Злоупотребление сосудосуживающими каплями последствия
Обновлено: 02.05.2024
По статистике, сосудосуживающие назальные спреи и капли – самые востребованные средства для лечения насморка. Эти лекарства доступны, они продаются в любой аптеке без рецепта врача. Большинство пациентов считают ринит банальным недугом и ограничиваются рекомендациями фармацевтов, которые подбирают капли в нос без учета диагноза, тяжести и формы заболевания, наличия осложнений.
Причины медикаментозного ринита
От сосудосуживающих капель кровеносные сосуды сужаются, быстро спадает отек, восстанавливается дыхание через нос, нормализуется обоняние. Лечебный эффект деконгестантов длится 4-12 часов, спустя этот срок просвет сосудов снова увеличивается, возвращается отечность и заложенность носовых ходов. Пациент знает, как избавиться от неприятного состояния и опять использует капли-вазоконстрикторы.
Если назальные сосудосуживающие капли применяются правильно, то привыкание не возникает. Рекомендуемый срок использования препаратов составляет 3-7 дней. Зависимость проявляется, если пациент пренебрегает инструкцией по применению, нарушает частоту и продолжительность терапии. Это связано с тем, что развивается тахифилаксия, когда снижаются ответные реакции организма на повторное использование медикаментов. Человек применяет те же назальные средства, но сосуды на них слабо реагируют. Чтобы добиться лечебного действия деконгестанты приходится закапывать чаще.
Основными активными компонентами лекарств являются такие вещества, как назазолин, оксиметазолин, ксилометазолин, фенилэфрин. Нарушение кратности и продолжительности терапии приводит к тому, что страдает собственная регуляция капиллярного тонуса. Вплоть до полного разрушения рефлекторной регуляции. Капилляры привыкают сужаться от назальных капель и ждут поступления активных компонентов извне.
Чем длительнее человек применяет капли-вазоконстрикторы, тем сильнее привыкание и меньше шансов на восстановление собственной регуляции. Избавиться от зависимости к назальным каплям можно только с помощью ЛОР-специалиста.
Симптомы медикаментозного ринита
Главные симптомы привыкания к назальным каплям:
- Заложенность носа не проходит самостоятельно, а только после использования сосудосуживающих препаратов.
- Сильная зависимость от капель в нос. Часто человек не выходит из дома без флакончика с лекарством. Постоянная потребность в сосудосуживающих средствах схожа с привыканием к наркотикам.
- Носовые ходы постоянно заложены, человеку трудно дышать, даже если полностью пролечен синусит, гайморит либо другое основное заболевание.
- В носовых пазухах появляется жжение, зуд, сухость слизистой оболочки.
- Постоянно выделяются бесцветные слизистые выделения.
- Частично либо полностью теряется обоняние.
Косвенные симптомы зависимости от сосудосуживающих средств:
- Систематическое нарушение режима дозирования и несоблюдения длительности приема лекарств. Пациент сокращает интервалы между закапыванием капель и используется препараты больше 7 дней.
- Возникает чувство паники, когда человек ощущает заложенность носа, но у него нет под рукой деконгестантов, чтобы облегчить свое состояние.
Пациент, который обнаружил у себя подобные симптомы, должен прийти на прием к ЛОР-врачу!
В чем опасность злоупотребления деконгестантами
Бесконтрольное применение сосудосуживающих капель приводит к тому, что капилляры постоянно спазмированы. Они перестают нормально функционировать, нарушается кровоток, страдают близлежащие ткани, так как не получают необходимое количество кислорода и питательных компонентов.
Систематическое иссушение слизистых оболочек, нарушение ее восстановления грозит развитием гипотрофии и формированием медикаментозного ринита. Стремясь как можно быстрее избавиться от сезонного насморка, человек приобретает недуг, который требует серьезного лечения.
Следующая опасность – это психологическое привыкание. В головных отделах мозга формируется рефлекс, что восстановить нормальное дыхание можно только при помощи лекарств. От использования сосудосуживающих капель человеку становится легче, он не думает о тревожных последствиях для собственного здоровья. Неправильное применение капель-деконгестантов вредит всему организму. Нарушение режима дозирования особенно опасно в детском возрасте. Встречаются случаи, когда приходится госпитализировать ребенка, из-за того, что мама интенсивно закапывала ему капли в нос. Опасность в том, что сосудосуживающие лекарства попадают в общий кровоток и негативно влияют на все ткани и органы. Может развиться артериальная гипертензия, появиться одышка, головная боль, бессонница и пр.
Чаще всего зависимость от назальных капель формируется по причине неграмотности населения. Не все знают, что безобидные лекарства могут вызвать интоксикацию всего организма. При обнаружении опасных симптомов важно сразу же обратиться за врачебной помощью и получить своевременное лечение.
Осложнения, возникающие при медикаментозном рините
Самые распространенные неблагоприятные последствия медикаментозного ринита:
- непроходящая отечность носовых ходов;
- ночной храп;
- отсутствие обоняния;
- гнусавый голос;
- головные боли;
- частое чихание и слезотечение;
- чувство зуда, покалывания и жжения в носу;
- атрофия тканей;
- сухость и гиперплазия слизистых оболочек;
- носовые кровотечения;
- смещение носовой перегородки.
В большинстве случаев врачам удается избавить пациента от медикаментозной зависимости консервативными методами. Хирургическое вмешательство используется при неэффективности лечения.

Зависимость от сосудосуживающих капель называется «вазомоторный медикаментозный ринит». Заболевание характеризуется нарушениями тонуса кровеносных сосудов, проявляющимися в заложенности носа из-за воспалительных процессов его слизистой. Зависимость развивается в том случае, если пациент продолжает использовать сосудосуживающие капли для носа после того, как курс лечения завершён. Стоит отметить, что её лечение отличается сложностью и требует времени.
Причины развития зависимости от сосудосуживающих капель в нос
Вопрос о том, как избавиться от зависимости сосудосуживающих капель, актуален для многих. Проблема заложенного носа и невозможности нормально дышать крайне неприятна, нередко становится причиной головных болей и бессонницы. Сосудосуживающие капли справляются с ней на отлично. Попадая на слизистую носа, они оказывают влияние на кровеносные сосуды, из-за которого те сужаются, уменьшая и отёк. Благодаря этому дышать становится легче. Впрочем, длительное применение таких средств может привести не только к зависимости, но и к весьма неприятным последствиям.
Дело в том, что влияние таких капель и спреев на кровеносные сосуды более 14-ти дней приводит к тому, что они теряют способность к самостоятельному сужению. Результаты очень неприятны: расширение сосудов приводит к их переполнению кровью, из-за чего слизистая набухает, перекрывая носовые ходы и возможность нормально дышать. Чтобы избавиться от неприятных симптомов, больному приходится снова использовать капли. Таким образом развивается зависимость и формируется замкнутый круг.
Зависимость от использования сосудосуживающих капель требует увеличения не только их дозировки, но и частоты использования. Это обусловлено тем, что кровеносные сосуды из-за привыкания недостаточно хорошо реагируют на активное вещество капель и аэрозолей. К последним относят средства, содержащие в себе следующие действующие вещества:
- Нафазолин – «Санорин», «Нафтизин»;
- Ксилометазолин – «Риномарис», «Отривин»;
- Оксиметазолин – «Назол», «Називин»;
- Фенилэфрин – «Виброцил», детский «Назол».
Все вышеперечисленные препараты обеспечивают хороший эффект практически моментально, однако длится он недолго, поэтому требуется повторное закапывание.
Клинические проявления зависимости от сосудосуживающих капель для носа
Если Вы задаётесь вопросом о том, как снять зависимости от сосудосуживающих капель, не откладывайте визит к врачу. Их длительное применение приводит к серьёзным патологическим изменениям в слизистой:
- Цилиндрический мерцательный эпителий замещается на плоский;
- Функционирование слизистых желёз нарушается, что приводит к интенсивной выработке слизи;
- Из-за повышения проницаемости стенок кровеносных сосудов развивается хронический отёк слизистой носовой полости.
Клинические проявления при такой зависимости заключаются в следующем:
- Ощущение заложенности носа;
- Нарушения сна и обонятельной функции;
- Головные боли и раздражительность;
- Превышение АД нормальных показателей;
- Ощущение сдавливания в области сердца;
- Минимальные выделения или их полное отсутствие.
Желание больного побороть зависимость от сосудосуживающих капель понятна: из-за перекрытых носовых ходов он не может нормально дышать и испытывает постоянный дискомфорт. Ему приходится тратить деньги на приобретение необходимого средства, расход которого всё увеличивается. Известны случаи, когда пациент расходовал за день целый флакон препарата лишь для того, чтобы иметь возможность нормально дышать.

Пожалуй, большинство пациентов на приеме у кардиолога составляют пациенты с повышенным артериальным давлением - артериальной гипертонией (АГ). У кого-то из них давление впервые повысилось на фоне стрессовой ситуации, кто-то давно принимает лекарственные препараты, но, как правило, мало кто имеет полное представление о своем заболевании, а главное, о том, как правильно с ним жить и эффективно лечиться.
У здорового человека артериальное давление меняется в течение суток в зависимости от уровня нагрузки (физической, психической и др.), но в целом эти колебания не превышают так называемую физиологическую норму, поддерживающую нормальную жизнедеятельность организма. Для взрослого человека нормальным считается артериальное давление не выше 140/90 мм рт. ст. А в ряде случаев, например, при наличии сахарного диабета, заболеваниях почек - давление должно быть еще ниже на уровне 130/80 - 120/70 мм рт. ст., что позволяет предупредить прогрессирование этих заболеваний и развитие осложнений. Важную роль в поддержании артериального давления в оптимальных пределах играет состояние нервной системы, сердца и сосудов. При АГ сердце работает с перегрузкой, перекачивая дополнительный объем крови. Со временем это приводит к повышению сопротивления со стороны сосудов, которые сужаются в условиях постоянной перегрузки. Стенки артерий утолщаются и уплотняются, теряют свою эластичность. При длительном существовании АГ нагрузка на сосуды становится непосильной, что может привести к дегенеративным изменениям в их стенке, с развитием сужения или патологического расширения, и даже может произойти разрыв сосуда. Если это осложнение происходит в жизненно важном органе (сердце, мозг), то оно может окончиться инфарктом миокарда или кровоизлиянием в мозг (инсультом). Но, несмотря на такую опасность, коварство АГ состоит в том, что оно долгое время может протекать совершенно бессимптомно.
Диагноз АГ обычно не ставится после однократного измерения давления, за исключением тех случаев, когда показатели слишком высоки, например, свыше 170-180/105-110 мм рт. ст. Обычно проводят серию измерений в течение определенного периода времени, чтобы полностью исключить случайные колебания и неточности. Необходимо также принимать во внимание и те обстоятельства, во время которых проводятся измерения артериального давления. Как правило, показатели давления увеличиваются под воздействием стресса, после крепкого кофе или выкуренной сигареты.
Примерно у 1/3 взрослого населения имеется стойкое повышение артериального давления выше 140/90 миллиметров ртутного столба. 2/3 из тех, кто страдает от гипертонии - не знают о своём заболевании, а те, кто знает, зачастую не придают этому должного значения (особенно, если цифры не так велики, порядка 160/100 мм рт.ст.), пока не присоединятся головные и сердечные боли, одышка, аритмия, отеки.
Интересен факт, что в кабинете врача при измерении давления показатели могут быть выше, чем в состоянии покоя, дома. Этот эффект называется "гипертонией белого халата" и вызван страхом пациента перед заболеванием или перед доктором. Кроме измерения артериального давления врач обычно проверяет изменения со стороны других органов, особенно если показатели давления находятся на уровне высоких цифр.
Если показатели давления у взрослого не превышают 140/90 мм. рт. ст., то повторное измерение обычно проводят не раньше, чем через год. У пациентов, чье давление находится в пределах от 140/90 до 160/100, проводят повторное измерение через небольшой промежуток времени для подтверждения диагноза.
Высокое диастолическое (нижнее) давление, например 110 или 115 мм.рт.ст., свидетельствует о необходимости немедленной терапии.
АГ является одним из наиболее распространенных заболеваний. В развитых странах повышенное давление имеют 10% взрослого населения и около 60% лиц старше 65 лет. К сожалению, не более 30% этих людей знают о своей болезни, регулярно получают терапию и выполняют рекомендации врача. В отличие от ряда заболеваний, которыми можно "переболеть", гипертония, как правило - это хроническое пожизненное состояние.
Артериальная гипертония чаще всего носит первичный характер и является симптомом гипертонической болезни. Реже повышенное артериальное давление вторично и является признаком заболеваний различных органов (почек, сосудов и др.). Каждое из этих заболеваний нуждается в специальном лечении, вот почему любое повышение артериального давления требует консультации врача-кардиолога.
У пожилых людей иногда встречается особый вид гипертонии, так называемая "изолированная систолическая гипертония". При этом показатели систолического давления равны или превышают 140 мм.рт.ст., а показатели диастолического давления остаются ниже 90 мм.рт.ст. Такой вид гипертонии является опасным фактором риска в развитии инсультов и сердечной недостаточности. Нередко пациенты обращаются за помощью лишь тогда, когда диастолическое давление по их мнению становиться слишком низким - 50-60 мм рт. ст. Иногда это может быть признаком порока сердца, но чаще - это связано с возрастными изменениями сосудистой стенки, и очень важно найти препараты, которые сократят разрыв между цифрами систолического и диастолического давления, что в свою очередь уменьшает риск развития инсульта и сердечной недостаточности.
В тех случаях, когда режимные и диетические мероприятия не позволяют адекватно контролировать артериальное давление дополнительно (а не вместо) назначаются лекарственные препараты. На сегодня их перечень достаточно внушителен. Часто, при обращении пациента за помощью с жалобами на наличие высокого давления несмотря на прием назначенных препаратов, можно видеть, что препараты выбраны грамотно, подходят пациенту для длительного приема, а вот дозы их неадекватны. В кардиологии существует понятие эффективной дозы - то есть такой, при которой можно рассчитывать на проявление нужного эффекта. А если принимать этот же препарат половинками или четверушками, да еще не 2, а один раз в сутки, а часто даже не каждый день - то ни о каком гипотензивном, а тем более лечебном действии препарата, говорить не приходится. Назначая один или несколько препаратов, кардиолог учитывает уровень артериального давления, тяжесть течения АГ, индивидуальный суточный профиль артериального давления, основные факторы риска или причины развития артериальной гипертензии, степень выраженности поражений органов мишеней, наличие сопутствующих заболеваний, взаимодействие препаратов между собой и с другими принимаемыми лекарствами, возможность развития побочных эффектов. Поэтому абсолютно недопустимо для пациента менять назначения врача, дозы препаратов, кратность приема, отменять самостоятельно тот или иной препарат. Если же при приеме назначенной комбинации гипотензивных препаратов пациент отмечает возникновение каких либо побочных эффектов, давление не снижается или, наоборот, снижается чрезмерно, необходимо обсудить это с лечащим врачом, который, разобравшись в причинах, скорректирует ваши назначения.
Роль пациента в лечении артериальной гипертензии нельзя недооценивать. От того, насколько он готов, в соответствии с рекомендациями врача, активно и последовательно бороться и, по возможности, устранять имеющиеся у него факторы риска, во многом зависит эффективность лечебных мероприятий. Бороться с факторами риска - это означает отказаться от курения, ограничить употребление алкоголя, регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, внося измерения в специальный дневник.
О эффективном контроле над артериальным давлением следует говорить в том случае, если в результате модификации стиля жизни, устранения факторов риска и вредных привычек или приема антигипертензивных препаратов удается поддерживать уровень давления ниже 140/90 мм рт. ст, а для пациентов с сахарным диабетом по возможности ниже 130/80 мм рт. ст. Достижение целевого уровня артериального давления способствует снижению относительного риска развития фатальных и нефатальных состояний / заболеваний, в сравнении с пациентами, которые не лечатся или принимают неэффективные комбинации. Каждому пациенту с гипертонией необходимо снизить избыточный вес, вести активный образ жизни, отказаться от курения, ограничить употребление алкоголя (10 - 20 г для женщин, 20 - 30 для мужчин в пересчете на чистый этанол), регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, вносить данные измерения артериального давления и иную необходимую врачу информацию в специальный дневник самоконтроля АД.
Если же значения артериального давления превышают указанный уровень, то следует обсудить с врачом возможные причины недостаточной эффективности проводимого лечения. Среди них:
- Не выявлена причина повышения артериального давления
- Несоблюдение рекомендаций по модификации образа жизни
- Нерегулярный прием гипотензивных препаратов
- Неадекватная гипотензивная терапия
Как показывает практика, при доверии пациента к своему лечащему врачу, при грамотном взаимодействии врача и пациента, в большинстве случаев удается контролировать это грозное заболевание.
А что, если Вы уже принимаете 3 или больше препаратов, а давление так и не стабилизировалось на целевом уровне? Подобная форма гипертонии относится к резистентной.
Резистентная АГ - это состояние, при котором показатели артериального давления остаются выше целевого уровня, несмотря на прием комбинации трех и более антигипертензивных препаратов. Неконтролируемая АГ не является синонимом резистентной АГ. Неконтролируемая АГ вызвана недостаточным вторичным контролем уровня АД в связи с несоблюдением режима лечения или истинной резистентностью к терапии. Критерием рефрактерности артериальной гипертонии является снижение систолического артериального давления менее чем на 15% и диастолического артериального давления менее чем на 10% от исходного уровня на фоне рациональной терапии с использованием адекватных доз трех и более антигипертензивных препаратов.
Выделяют следующие факторы, связанные с повышенным риском развития резистентной гипертонии - это: пожилой возраст, высокое начальное АД, ожирение, чрезмерное употребление поваренной соли, хронические заболевания почек, сахарный диабет , гипертрофия левого желудочка, женский пол. Причиной истинной рефрактерности при АГ бывает перегрузка объемом, связанная с неадекватным приемом мочегонных препаратов.
Каков же выход?
Обычно в случае резистентной (рефрактерной) гипертонии врачи продолжают увеличивать дозы принимаемых пациентом препаратов до максимально переносимых или добавляют последовательно четвертый, пятый, иногда и шестой препарат из других групп. Пациенты реагируют на это по-разному. Многие перестают доверять врачу, некоторые отказываются от приема препаратов совсем, потому что не отмечают никакой разницы между давлением на фоне приема горстей препаратов, и без них.
Конечно же, это решение ошибочно в корне. Для того чтобы избежать прогрессирующего поражения органов-мишеней и грозных осложнений в будущем, продолжать прием препаратов необходимо даже в случае, если достичь целевого уровня АД не удается. Но, никто не будет отрицать, использование многокомпонентной комбинации препаратов значительно увеличивает риск развития побочных эффектов и непредсказуемых реакций взаимодействия препаратов между собой.
Что современная медицина может предложить в этом случае? Оказывается, есть выход.
В скором времени в нашей клинике мы будем иметь возможность предложить нехирургический метод коррекции АД путем денервации почечных артерий. Новая процедура, катетерная почечная денервация почечных артерий, помогает контролировать высокое кровяное давление путем деструкции части нервных волокон, расположенных в стенке почечных артерий.
Как нередко бывает, идея денервации не нова, это хорошо забытое старое. Хирургам давно было известно, что иссечение симпатических нервных волокон, ответственных за поддержание артериального давления, приводило к снижению артериального давления. Но процедуру нельзя было применять для лечения АГ, так как она сопровождалась высокой операционной смертностью и такими долгосрочными осложнениями как тяжелая гипотония при переходе в вертикальное положение, вплоть до потерь сознания, нарушений функции кишечника и тазовых органов. Но так бывает потому, что полностью выключается симпатическая стимуляция почек и других органов, что приводит к дисбалансу нервной регуляции. Поскольку симпатические нервные волокна, иннервирующие почку, проходят непосредственно в стенке главной почечной артерии и прилежат к ней, то с помощью катетерной радиочастотной абляции (РЧА) прицельное разрушение волокон в почечных артериях не приведет к нарушению иннервации органов брюшной полости и нижних конечностей. Кроме того, разрушая лишь небольшую часть нервных окончаний в почечных артериях, почки не лишаются нервной регуляции. ПРИЧИНА РЕЗИСТЕНТНОЙ ГИПЕРТОНИИ В ИЗБЫТОЧНОЙ СИМПАТИЧЕСКОЙ АКТИВНОСТИ ПОЧЕК. А катетерная РЧА позволяет устранить эту избыточную активность. ГИПЕРТОНИЯ СТАНОВИТЬСЯ УПРАВЛЯЕМОЙ.
Введение этой процедуры в нашу практику базируется на исследовании, опубликованном в знаменитом журнале Lancet, которое показало безопасность и эффективность методики, позволяющей достигнуть стойкого снижения артериального давления до 30 мм. рт. ст. от исходного уровня.
Для подобного лечения используется радиочастотный катетер фирмы Ардиан, который вводится через прокол в бедренной артерии. Далее катетер проводится под рентгеновским контролем в почечную артерию. Через кончик катетера радиочастотная энергия дозировано подается по окружности в 4-5 точках почечных артерий. Процедура занимает около 40 мин, после чего катетер удаляется. Длительность пребывания пациента в стационаре составляет 24 ч. Условием для проведения процедуры является нормальная функция почек. Но самое поразительное в процедуре то, что со временем лечебный эффект не только не уменьшается, а наоборот, артериальное давление у большинства плавно и стойко нормализуется.
В настоящее время почечную денервацию применяют только у пациентов с резистентной гипертензией. Это должно привести, примерно, к 50-процентному снижению числа осложнений и смертности, связанных с АГ. Это не означает, что препараты больше не нужны. Пациентам все равно, скорее всего, придется принимать лекарства от высокого давления, но количество препаратов для поддержания артериального давления на целевом уровне, значительно снизится.
Каковы побочные эффекты метода РЧА почечных артерий?
На сегодняшний день во всем мире не отмечено никаких серьезных осложнений катетерной почечной денервации. Процедура сопровождалась умеренной болью в животе, которая была купирована внутривенным введением анальгетиков и седативных средств. Только у одного больного отмечено повреждение почечной артерии катетером до РЧА, устраненная имплантацией стента. Наиболее распространенным осложнением у незначительного числа пациентов была болезненность и припухлость в области паха. Ухудшения функции почек не отмечено.
Кому необходимо проводить почечную денервацию?
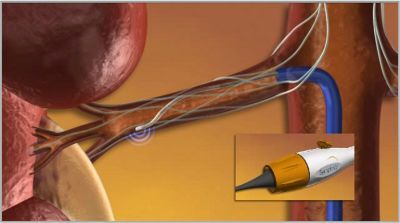
- Продолжительность: 20-30 минут
- Госпитализация: 1 день в стационаре
Даннное вмешательство показано пациентам с резистентной АГ, т.е. при стойком повышении систолическоого (верхнего) артериального давления выше, чем 160 мм рт. ст., несмотря на применение 3 и более антигипертензивных препаратов, включая диуретик. Это особенно показано при плохой переносимости комбинации препаратов или при наличии побочных эффектов. При этом пациенты должны быть предварительно обследованы, у них должны быть надежно исключены возможные вторичные причины артериальной гипертензии (например, заболевания надпочечников). На предварительном этапе обязательно проведение компьютерной томографии почечных артерий для уточнения анатомических особенностей сосудов.
Если у вас повышено артериальное давление - обращайтесь к кардиологам нашего центра. Вам обязательно помогут.
В холодное время года многие «хлюпают» носом. Самый простой способ облегчить состояние при насморке — использовать сосудосуживающие капли. Они помогают мгновенно, однако вызывают целый ряд опасных побочных последствий, расхлебывать которые придется гораздо дольше, чем лечить насморк.
Опасность № 1. Привыкание
Врач, прописывая сосудосуживающие препараты, обязательно предупреждает, что их можно применять не дольше 5 дней (оптимальный вариант – 2-3 дня).

При длительном использовании развивается эффект рикошета. Эти препараты восстанавливают носовое дыхание, сужая сосуды. Но после того, как действие сосудосуживающих капель заканчивается, сосуды расширяются сильнее, кровенаполнение носовых раковин увеличивается и дышать носом становится проблематично.
Чтобы восстановить носовое дыхание, приходится снова использовать капли. В итоге перерыв между закапываниями становится короче, для облегчения состояния требуется увеличение дозировки, а потом препараты и вовсе перестают действовать.
Нос, в свою очередь, теряет способность работать самостоятельно. Носовое дыхание становится невозможным даже после применения капель.
Избавиться от каплезависимости гораздо сложнее, чем от насморка. В таких случаях обычно назначают топические кортикостероидные препараты, принимать которые приходится длительно.
«Если эффекта от консервативного лечения нет, для восстановления носового дыхания может потребоваться хирургическая операция — традиционная нижняя конхотомия (полное или частичное удаление слизистой оболочки носовой раковины) или щадящие лазерные технологии, — поясняет ведущий программы «О самом главном» Сергей Агапкин.

Опасность № 2. Головная боль
Сосудосуживающие капли обладают системным действием. Это значит, что их сосудосуживающий эффект распространяется не только на сосуды носовой полости, но и, например, на сосуды головного мозга, что может вызывать не только головную боль, но и снижение когнитивных способностей (внимания, памяти и т. д.). К счастью, временное (если не закапывать сосудосуживающие капли длительно, щедро и постоянно).
Опасность № 3. Нарушения в работе сердца
Длительное бесконтрольное применение сосудосуживающих капель может также вызвать спазм сосудов, учащенное сердцебиение и повышение артериального давления. Поэтому в рекомендациях FDA (Food and Drug Administration — Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США) подчеркивается, что сосудосуживающие капли не рекомендуется использовать пациентам с повышенным артериальным давлением и патологиями сердечно-сосудистой системы.
Главный врач больницы № 71 Александр Мясников считает, что сосудосуживающие препараты могут стать причиной тахикардии, а впоследствии вызвать инфаркт миокарда у людей с гипертонией или больным сердцем.

Опасность № 4. Токсическое действие
Отравление препаратами нафазолина (действующего вещества сосудосуживающих капель) — одна из самых частых причин госпитализации детей в токсикологические отделения. Во многих странах нафазолин снят с производства или запрещен к применению у детей. В России его применение разрешено у детей старше 2 лет и в строго определенной детской дозировке. Однако это требование часто нарушают сами родители, используя капли чаще, чем нужно.
Основные симптомы отравления нафазолином — слабость, сонливость, бледность, холодная и влажная кожа, тошнота, снижение температуры тела, замедление сердечного ритма, сужение зрачков. При подозрении на отравление нужно, не мешкая, вызывать «скорую». Для детей до двух лет смертельная доза нафазолина — 10 мг.
Правила обращения
Означают ли все эти опасности, что от капель нужно вовсе отказаться? Сделать это, увы, непросто — в некоторых ситуациях они действительно незаменимы. Однако необходимо соблюдать правила обращения с этими препаратами:

Сосудосуживающие средства в медицинском языке имеют множество специальных названий и синонимов: деконгестанты, антиконгестанты, симпатомиметики, вазоконстрикторы, альфа1-, альфа2- и альфа-бета-адреномиметики (по топическому действию на те или иные группы рецепторов). Вещества с сосудосуживающим эффектом применяются с незапамятных времен: есть данные о том, что первые эмпирические находки такого рода были сделаны древними врачевателями (в частности, в Индокитае) свыше пяти тысяч лет назад.
Сегодня, на фоне общеизвестных революционных успехов фармакологии, деконгестанты из простого, удобного, недорогого, эффективного лекарства все больше превращаются в очередную глобальную проблему здравоохранения, связанную с применением лекарственных средств, – проблему почти столь же серьезную, как оборот наркосодержащих анальгетиков или бесконтрольное применение антибиотиков.
Данному вопросу уделяют неослабевающее внимание все без исключения профессиональные ассоциации ЛОР-врачей на земном шаре; публикуется масса просветительских и научно-популярных материалов; специалисты выступают с разъяснениями на всех существующих информационных платформах и площадках.
Определенные сдвиги к нормализации налицо, уровень информированности (и ответственности) населения постепенно повышается, однако кардинально оздоровить ситуацию пока не удается.
Попробуем разобраться в сути проблемы: что такое сосудосуживающие капли, как они действуют, каковы показания, противопоказания и побочные эффекты.
2. Механизм действия
К деконгестантам относят вещества-медиаторы (посредники), способные вызывать рефлекторное повышение концентрации определенных гормонов на локальном участке слизистой оболочки. Под «определенными гормонами» подразумеваются адреналин и норадреналин, – т.н. гормоны страха и бодрствования, природная роль которых заключается в том, чтобы в критической, опасной ситуации резко повысить тонус сосудов, сузить просвет, повысить кровяное давление, «разогнать» частоту сердечных сокращений и одновременно расширить сосуды головного мозга, а также подавить болевой синдром и предотвратить гиповолемический шок в случае тяжелой травмы. Этот выработанный эволюцией биохимический механизм призван по мере необходимости переводить жизнедеятельность организма в форсированный режим (кратковременный, поскольку никакой форсаж по определению не может продолжаться долго без саморазрушения системы), обеспечивая максимально быструю и хладнокровную реакцию с «ясной головой», – что, разумеется, повышает шансы на выживание в ситуации охоты, внезапного стихийного бедствия, нападения дикого зверя или враждебной трибы.
Препараты, стимулирующие рефлекторную секрецию указанных гормонов за счет искусственного раздражения адренорецепторов, при местном применении приводят к т.н. анемизации: количество крови в капиллярах резко сокращается, слизистая бледнеет (уходит воспалительная гиперемия, т.е. покраснение за счет прилива крови), «спадает» в объеме; очень быстро, буквально на глазах, редуцируется отечность.
На сегодняшний день разработаны деконгестанты как немедленного и краткосрочного действия, так и относительные пролонги, действие которых продолжается достаточно долго.
3. Показания и противопоказания
Показания
Анемизация слизистых с помощью сосудосуживающих средств применяется в оториноларингологии в целях диагностики – для обеспечения максимального обзора исследуемой зоны или структуры, поскольку ЛОР-органы отличаются сложным анатомическим строением и любой отек резко затрудняет (или делает невозможным) их прямой осмотр.
Но неизмеримо более частое, основное, повсеместное, – чтоб не сказать повальное, – применение деконгестантов заключается в другом. Сосудосуживающие капли в нос, продаваемые где-то по рецепту врача, а где-то и безрецептурно, используются для облегчения носового дыхания, – или же для создания такой возможности, если носовые ходы перекрыты полностью. За счет анемизации просветы воздухоносных каналов расширяются, слизистая «высыхает», дышать становится легче.
Таким образом, показаниями к применению деконгестантов в оториноларингологии можно считать риниты любой этиологии (инфекционные, аллергические, вазомоторные, смешанные), синуситы с ринореей и другие заболевания, протекающие с повышенной экссудацией, воспалением и обструкцией воздухоносных каналов носоглотки в связи с отечностью.
Кроме того, прибегают к совместному применению деконгестантов и местных противовоспалительных, десенсибилизирующих, антигистаминных препаратов, которым в этом случае облегчается проникновение в ткани и усиливается терапевтический эффект.
Иногда деконгестанты применяют как профилактическое средство при хронических воспалениях в ЛОР-органах и пазухах, – если, например, предстоит перелет на авиалайнере.
Следует подчеркнуть, что сосудосуживающие препараты ни в коей мере не являются этиотропной (устраняющей причину) терапией. Строго говоря, это вообще не лекарство, а сугубо паллиативное средство облегчения носового дыхания.
Противопоказания
- глаукома;
- хронический ринит, особенно атрофическая форма;
- сахарный диабет;
- артериальная гипертензия;
- ишемическая болезнь сердца;
- аритмия;
- гипертиреоз;
- беременность;
- возраст до 2 лет;
- лекарственная гиперчувствительность;
- состояние после удаления гипофиза.
Побочные эффекты
- дистрофия и атрофия слизистой;
- тенденция к реактивной гиперплазии (разрастание слизистой в таком объеме, что теперь уже она сама перекрывает носовые ходы и обусловливает заложенность, когда собственно ринит и отек остались далеко в прошлом);
- полипоз;
- гипертензия;
- головные боли;
- в тяжелых случаях – острые нарушения мозгового кровообращения;
- «рикошетный» отек;
- несостоятельность барьерных и секреторных функций слизистой оболочки;
- системная интоксикация (особенно опасна при применении деконгестантов в педиатрической практике, поскольку разница между терапевтической и токсической дозировкой сравнительно невелика);
- снижение или полная утрата обоняния.
Если этого перечня недостаточно, добавим, что самый опасный побочный эффект сосудосуживающих капель – это привыкание, механизм которого родственен механизму формирования наркотической зависимости.
Дело в том, что удушье является одним из наиболее мучительных для человека состояний, и ощутимые, выраженные нарушения носового дыхания на инстинктивном уровне переживаются как очень дискомфортные. Если в этот момент человек вдруг сможет дышать носом совершенно беспрепятственно, свободно, набирая полные легкие воздуха – очень трудно по собственной воли отказаться от «чудодейственного» средства, которое «вдруг» восстановило такое дыхание. Поэтому, когда действие препарата заканчивается, самым естественным, разумным, спасительным кажется повторить орошение или закапывание.
В результате огромное число людей по всему миру оказалось и оказывается в положении, действительно, наркоманов с большим стажем, – на том этапе, когда наркотик употребляется уже не ради эйфории, а только чтобы избавиться от мучений абстиненции.
Каждые 3-4 часа такие пациенты вынуждены закапывать себе деконгестант, не расставаясь с ним ни днем, ни ночью; в противном случае – «задыхание», головная боль, сердцебиение и ряд других очень неприятных симптомов. Но за временные облегчения приходится платить «букетом» вышеуказанных тяжелых осложнений.
Альтернатива
В последние годы ведется напряженный поиск эффективных методик облегчения носового дыхания без применения деконгестантов.
Наилучшие результаты на данный момент обеспечивают местные кортикостероидные препараты, назначаемые по строго рассчитанной схеме, и физиотерапевтические процедуры.
Также разработаны и успешно применяются действенные алгоритмы устранения «капельной зависимости» с восстановлением здорового дыхания.
4. Выводы
Выводы к вышесказанному представляются настолько очевидными, что их можно уместить в четыре фразы.
Применять только в случае крайней необходимости, по абсолютным показаниям, при отсутствии противопоказаний и исключительно по назначению врача.
Во всех остальных случаях – обходиться альтернативными рекомендациями.
Ни при каких обстоятельствах не превышать допустимую продолжительность курсового применения, составляющую 3-5 дней, в самом крайнем случае – до 7-10 дней, но не более.
Если медикаментозная зависимость от деконгестантов уже сформирована – немедленно обратиться к оториноларингологу за специализированной помощью по данному поводу.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Типичные жалобы]()
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика в отоларингологии ![Диагностика]()
- Передняя и задняя риноскопия
- Фарингоскопия
- Прямая и непрямая ларингоскопия
- Отоскопия и отомикроскопия
- Аудиометрия
- Тимпанометрия
- Акустическая импедансометрия
- Камертональное исследование слуха
- Отоакустическая эмиссия
- Компьютерная томография носа и околоносовых пазух
- Компьютерная томография височной кости и уха
- Рентгенография околоносовых пазух
- Эндоскопическое исследование полости носа
- Эндоскопическая ларингоскопия
- Эндоскопическая отоскопия
- Эндоскопическая биопсия лор-органов
- Передняя активная риноманометрия
- Акустическая риноманометрия
- Диагностическая пункция околоносовой пазухи
Наши цены ![Типичные жалобы]()
- Первичная консультация отоларинголога - 3000 р.
- Повторная консультация отоларинголога - 2500 р.
- Промывание носа и пазух методом перемещения – 1000 р.
- Туалет носа с помощью электроотсоса – 500 р.
- Механическая остановка носового кровотечения (передняя тампонада) – 1500 р.
- Анестезия полости носа (аппликационная или аэрозольная) – 300 р.
- Пункция верхнечелюстной пазухи (с одной стороны) (в стоимость включена анестезия) – 2000 р.
- Пункция верхнечелюстной пазухи (с двух сторон) (в стоимость включена анестезия) – 3000 р.
- Удаление инородного тела носа – 1000 р.
- Нанесение лекарственных препаратов на слизистую полости носа – 300 р.
- Вскрытие и дренирование фурункула носа – 2000 р.
- Вскрытие гематомы перегородки носа – 2000 р.
- Удаление ушной серы (с одной стороны) с отомикроскопией – 700 р.
- Удаление ушной серы (с двух сторон) с отомикроскопией – 1000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Автор статьи

Читайте также:




