Перелом основания черепа судебная медицина
Обновлено: 18.04.2024
Механизм образования кольцевидных переломов основания черепа // Криминалистика и судебная экспертиза. — 1992. — № 45. — С. 117-121.
В.Г. БУРЧИНСКИЙ, канд, мед. наук, доц., Киев, ин-т усоверш. врачей, А.И. ВЫЛЕГЖАНИН, эксперт, В.Т. ЮРЧЕНКО, нач. бюро судеб.-мед. экспертизы, Киев. здравотдел
Излагаются результаты многолетнего изучения кольцевидных переломов костей основания черепа. Описываются механизм и морфологические особенности, одной из их разновидностей — вколоченной.
Поступила в редколлегию 13.01.92
библиографическое описание:
Механизм образования кольцевидных переломов основания черепа / Бурчинский В.Г., Вылегжанин А.И., Юрченко В.Т. — 1992.
код для вставки на форум:
При падении с высоты на ноги, ягодицы или голову могут возникнуть кольцевидные переломы черепа вокруг большого затылочного отверстия вследствие внедрения позвоночника в полость черепа 1 . В 1954 г. был описан еще один механизм образования таких переломов, вызываемых резким растяжением между позвоночником и основанием черепа, причем мощная система связок, соединяющая позвоночник с основанием черепа, как бы вырывает часть костей основания, образуя круговой перелом 2 . В последующем появились исследования, подтверждающие такой механизм 3 . Однако морфологические особенности этих повреждений, позволяющие проводить их дифференциальную диагностику, в указанных работах не приведены.
На протяжении ряда лет мы изучали кольцевидные переломы костей основания черепа и пришли к выводу о возможности установления по их характеру вида внешнего воздействия. В данной статье мы рассматриваем переломы, возникающие вследствие внедрения позвоночника в полость черепа, т.е. вколоченные.
Вколоченные кольцевидные переломы образуются при центростремительном движении головы к ее осевому расположению, фиксированному к позвоночнику. Такие условия возникают при действии значительной силы предмета с обширной поверхностью на лобно-теменную область интактной головы либо при передаче силы через позвоночник при падении с высоты на ягодицы, на указанную область головы, при автомобильной травме в салоне автомобиля, выпадении из кузова, мотоциклетной травме или других ситуациях, когда возникает значительное центростремительное ускорение головы с элементом сгибания.
При изучении распространения линий перелома по основанию черепа нами установлено, что их локализация обусловлена действием рычага позвоночно-скатной конструкции, составленного из двух плеч: короткого в виде ската затылочной кости с краями большого затылочного отверстия и длинного в виде шейного отдела позвоночника, которое переходит в короткое плечо под углом, примерно, 60°. Вызванная рычагом позвоночно-скатной конструкции противодействующая сила прилагается на ограниченной площади сочленения между скатом затылочной кости и телом основной кости в направлении вверх и назад в полость черепа. Сила передается непосредственно через атланто-затылочные суставы, которые принимают на себя центростремительное ускорение. Расположение мыщелков затылочной кости в переднем отделе большого затылочного отверстия и направление их длинных осей под углом, примерно, 45° к срединной линии ската обусловливает распространение силы по скату к основной кости и в направлении полости черепа, что дополняется моментом сгибания. Начальное разрушение основания черепа возникает между скатом затылочной’ кости и телом основной кости, реализуясь растягивающими воздействиями на сочленующиеся их отделы, сопровождающимися переломами спинки и задних отделов дна турецкого седла, а также сочленующихся отделов ската затылочной кости и тела основной кости. Затем открываются задние отделы пазухи основной кости. Бугорок и передние отделы дна турецкого седла сохраняются. Далее перелом расходится через рваные отверстия вдоль передних границ пирамидок височных костей в области чешуйчато-каменистых сращений к основаниям пирамидок и, отделяя костную часть наружных слуховых ходов, замыкается в тонких участках задней черепной ямы, располагаясь над задним краем большого затылочного отверстия, но ниже крестовидного возвышения. В целом формируется овальной формы фрагмент, края которого в передних отделах ровные, а в заднебоковых и задних имеют признаки сжатия с выкрошиванием и мелкими осколками, либо черепицами компакты по внутренней поверхности. Возможны дополнительные линии переломов в центре фрагмента, идущие радиально от большого затылочного отверстия. Сам фрагмент, его края расположены выше краев периферической зоны отделения, т. е. погружены в полость черепа. Твердая мозговая оболочка и гипофиз повреждаются, имеются очаги ушибов и размозжения мозга, САК, кровоизлияния в мозговые желудочки. Нами выявлено, что в том случае, если в результате воздействия силы первоначально возникают переломы костей свода черепа, полный кольцевидный перелом может не образоваться. Однако при значительной величине силы в указанных условиях определяется центральная зона разрушения черепа в виде повреждения спинки и задних отделов турецкого седла, сочленующегося отдела ската затылочной кости. Если переломы свода черепа возникают одновременно или сразу же при последующих воздействиях, то от первичного воздействия может возникнуть суженный кольцевидный перелом вдоль задних границ пирамидок височных костей с наличием такой же центральной зоны начального разрушения в области турецкого седла, с признаками сжатия в задних отделах кольца и с поперечной линией перелома в средних черепных ямках вдоль передних границ пирамид. Приводим примеры образования вколоченных переломов из практики.

Рис. 1. Зона начального разрушения основания черепа в области турецкого седла при образовании вколоченного перелома
Мужчина 30-ти лет упал с парапета на бетонный пол подземного перехода с высоты 7 м. Соударение теменной областью головы. В мягких тканях темени массивное кровоизлияние. Отмечено расхождение стреловидного шва с отходящими вниз и кзади двумя линиями переломов, идущими в боковых отделах чешуи затылочной кости в направлении к яремным отверстиям, Кроме того, обнаружено: скол спинки турецкого седла с оскольчатым переломом задних отделов его дна, оскольчатый перелом сочленяющейся части ската затылочной кости с признаками растяжения по внутренней поверхности. - Пазуха основной кости вскрыта на небольшом протяжении ее половинок в задних отделах. Бугорок турецкого седла цел (рис. 1). Твердая оболочка и гипофиз повреждены. Имелись ушибы базальной поверхности мозга, кровь в мозговых желудочках. Механизм перелома: вследствие переломов костей свода черепа центральный отломок по типу кольцевидного вколоченного не возник. Проявилось действие рычага позвоночно-скатной конструкции в виде начального разрушения области турецкого седла и ската вследствие значительного центростремительного ускорения головы с элементом сгибания от падения тела с высоты на теменную область головы.

Рис. 2. Схема вколоченного перелома с двумя дополнительными радиальными линиями
Мужчина 29-ти лет, сидя на багажнике движущегося велосипеда, опустил ноги на левую сторону по ходу движения. Сзади идущий автомобиль «Жигули» совершил наезд на велосипед с ударом в заднее колесо. В результате столкновения тело пассажира велосипеда было заброшено на капот автомобиля с ударом теменной областью головы о ветровое стекло. На трупе обнаружены: перелом левой голени, ссадины на лице и конечностях. В мягких тканях головы в зоне стреловидного шва обширное кровоизлияние. На основании черепа отмечена центральная зона разрушения в области задних отделов дна турецкого седла с отделением его спинки и вскрытием половинок пазухи основной кости. Далее линия перелома проходила вдоль передних границ пирамидок височных костей, через их основания в заднюю черепную ямку, где располагалась ниже крестовидного возвышения, формируя в целом овальный фрагмент вокруг большого затылочного отверстия.
Края фрагмента выступают, внедрены в полость черепа, в передних отделах ровные, в боковых отделах — с мелкими осколками. От боковых краев большого затылочного отверстия радиально расходились две линии переломов через задние отделы пирамидок к границе фрагмента (рис. 2). Имелись повреждения твердой мозговой оболочки, гипофиза, САК, кровоизлияния в желудочки мозга, ушибы базальных отделов полушарий. Механизм полного вколоченного перелома обусловлен массивной по величине силой воздействия обширной поверхности деталей автомобиля в теменную область головы с возникновением центростремительного ускорения интактного черепа.
Механизм и морфологические особенности другого вида кольцевидного (отрывного) перелома будут рассмотрены нами в последующих исследованиях.
1 Бокариус Н.С. Судебная медицина для медиков и юристов. X., 1930. С. 256—257; Исаев Ю.Л. О кольцевидных переломах основания черепа при падении с высоты и транспортной травме // Судебная медицина и реаниматология, Казань, 1969. С. 16, 59—60; Кушелев В.П. О повреждениях при падении с высоты в судебно-медицинском отношении: Автореф. дис. канд. мед. наук. Л., 1954; Матышев А. А. Повреждение при падениях // Судебная медицина / Под ред. А.Р. Деньковского. Л., 1976. С. 48—51; Савостин Г.А. Повреждения при падении с высоты // Судебно-медицинская травматология. М., 1977. С. 310—318; Соколов Е.Я. Характеристика повреждений, возникающих при падении с высоты // Суд. -мед. экспертиза и криминалистика на службе следствия. Ставрополь, 1967. Вып. 5. С. 116—119; Солохин А. А. Судебно-медицинская экспертиза повреждений при падении с высоты. М., 1983. С. 29. 2 Савельева Т.А., Матышев А. А. О механизме образования кольцевидных переломов основания черепа // Судеб. мед. экспертиза. 1971. №4. С. 47. 3 Живодеров Н. Н., Сидоров Ю. С. К вопросу механизма образования кольцевидных переломов основания черепа. М., 1973. Рукопись деп. во ВНИИМИ. № 92—98; Кошкал-да В. Г., Раухвергер А. Б. К механизму образования кольцевидных переломов костей основания черепа // Судеб. -мед. экспертиза. 1963. № 3. С. 52—53; Кулинич А.Я., Исаев Ю.Л. Кольцевидные переломы основания черепа редкого происхождения // Судеб. -мед. экспертиза и криминалистика на службе следствия, Ставрополь, 1967. Вып. 5. С. 5, 529; Найнис Й.-В.Й., Юрялявичус Р.А., Гогялис Л.В. Экстензионные переломы черепа при транспортной травме // 1 съезд судебных медиков Латвийской ССР. Рига, 1985. С. 227; Стешиц В. К. Судебно-медицинская экспертиза при дорожно-транспортных происшествиях. Минск, 1976. С. 132—136; Nagy Z., Haferland W. Extensionsfraktur der Schadelbasis bel sfrarzhelungeschfltzten Kopf // D. Z. ges. ger. Med. 1969. Bd. 66, N 19. S. 12; Patschelder H. Zum Entstelung von Ringbrilchen der Schadelgrundes // Ibid. 1961. Bd. 52, N 1. S. 13—26; Reimami W. Zur Mechanik der Schadelbasisringbrflche Д Ibid. Bd. 51, N 4. S. 601—608; Spaste P., Rezic A. Ein Beitrag zur Keuntnis des EntstscHungsmechamsmus der Schadelbasisbruche // Z. Rechtsmedizin. 1970. Bd. 67, N 5. S. 324—328.
похожие статьи
Особенности повреждения надкостницы от действия механических повреждающих факторов / Ширяева Ю.Н., Журихина С.И., Макаров И.Ю. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 210-213.
Характер и вид деформаций и разрушения, морфология разрушения кости в зависимости от вида внешнего воздействия / Крюков В.Н., Буромский И.В. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №1. — С. 155.
Программируемое многоэтапное хирургическое лечение при травмах челюстно-лицевой области / Иорданишвили А.К., Баринов Е.Х. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2021. — №20. — С. 62-64.
Неизгладимое обезображивание лица вследствие переломов костей лицевого черепа / Морозов Ю.Е., Плотников В.С., Никитин С.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 149-153.
Перелом черепа – это нарушение целостности костей черепа. Чаще его причиной становится тяжелая прямая травма. Патология сопровождается локальной болью в месте повреждения. Остальные симптомы зависят от тяжести травмы, поражения мозговых структур и развития осложнений. Диагностика базируется на жалобах, данных анамнеза и объективного осмотра, результатах рентгенографии, КТ, МРТ и других исследований. Лечение определяется видом перелома и тяжестью черепно-мозговой травмы, может быть как консервативным, так и оперативным.
МКБ-10
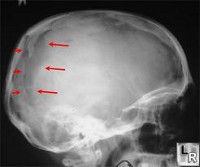


Общие сведения
Перелом черепа – травматическое нарушение целостности черепа. Обычно сопровождается повреждением мозга и его оболочек, поэтому относится к группе состояний, представляющих опасность для жизни. Тактика лечения зависит от вида перелома черепа и особенностей повреждения мозговых структур и может быть как консервативной, так и оперативной.
Переломы черепа составляют около 10% от всех переломов и около 30% от общего количества тяжелых черепно-мозговых травм и чаще наблюдаются либо у активных людей молодого и среднего возраста, либо у социально неблагополучных граждан (алкоголиков, наркоманов и т. д.). Высокая частота подобных повреждений у первой группы пациентов объясняется их активностью (травмы на производстве, поездки на автомобилях, занятия спортом, в том числе – экстремальным и т. д.). Травмы представителей второй группы чаще связаны с криминалом, либо с несчастными случаями в состоянии алкогольного или наркотического опьянения.

Причины
Как правило, перелом черепа возникает в результате тяжелых травм: падений с большой высоты, автомобильных аварий, ударов по голове твердым массивным предметом и пр. Выделяют два механизма перелома черепа:
- Прямой. В этом случае кость ломается непосредственно в месте приложения силы,
- Непрямой. Действие удара передается на поврежденную кость с других отделов черепа или других костей скелета.
Переломы свода черепа обычно формируются в результате прямой травмы. При этом кости черепа прогибаются внутрь, а первой повреждается внутренняя пластинка черепной кости. Однако, возможны и непрямые переломы свода черепа, при которых поврежденная кость выпячивается кнаружи.
Переломы основания черепа чаще развиваются вследствие непрямой травмы, например, в результате падения с высоты на ноги и таз (в этом случае травматическое воздействие передается через позвоночник) или в результате падения на голову (при этом удар передается с костей свода на кости основания черепа).
Классификация
Выделяют переломы мозгового и лицевого черепа. Изучение и лечение переломов лицевого черепа представляет собой отдельный раздел медицины, находящийся в ведении челюстно-лицевых хирургов. Лечением переломов мозгового черепа занимаются врачи-нейрохирурги, а в деревнях и небольших городах, не имеющих собственных нейрохирургических отделений – травматологи или хирурги.
Все переломы мозгового черепа подразделяются на две большие группы: переломы свода и основания. Переломы основания в травматологии и ортопедии встречаются относительно редко и составляют около 4% от общего количества черепно-мозговых травм. По своему характеру переломы свода, в свою очередь, делятся на:
- Линейные переломы. Повреждение кости напоминает тонкую линию. Смещение костных фрагментов отсутствует. Такие переломы сами по себе наименее опасны, однако они могут становиться причиной повреждения оболочечных артерий и образования эпидуральных гематом.
- Вдавленные переломы. Кость вдавливается в черепную коробку. Из-за этого может повреждаться твердая мозговая оболочка, сосуды и мозговое вещество, следствием чего становятся ушибы и размозжения мозга, внутримозговые и субдуральные гематомы.
- Оскольчатые переломы. При повреждении образуется несколько осколков, которые могут повреждать мозг и мозговые оболочки, вызывая те же последствия, что при вдавленных переломах.
Переломы основания черепа подразделяются на переломы передней, средней и задней черепной ямки. Возможно также сочетание переломов свода и основания черепа.

КТ головы (3D-реконструкция). Перелом лицевого черепа (скуловой дуги) и перелом в области лобно-скулового шва.
Симптомы перелома черепа
Перелом свода черепа
При повреждениях свода черепа обнаруживается рана или гематома волосистой части головы. В области перелома могут иметься видимые или выявляемые при ощупывании вдавления. Следует учитывать, что при линейных переломах такие вдавления отсутствуют. Общие симптомы зависят от тяжести травмы и степени повреждения мозговых структур. Возможны любые нарушения сознания, от его кратковременной потери в момент травмы до комы. При поражении мозга и черепных нервов возникают нарушения чувствительности, парезы и параличи. Может развиваться отек мозга, сопровождающийся тошнотой, рвотой, распирающими головными болями, нарушением сознания и появлением очаговой симптоматики. При сдавлении ствола мозга отмечаются нарушения дыхания и кровообращения, а также угнетение реакции зрачков.
Обычно выявляется закономерность: чем тяжелее черепно-мозговая травма, тем сильнее выражено нарушение сознания. Однако из этого правила есть исключение – внутричерепная гематома, для которой характерен период просветления, сменяющийся потерей сознания. Поэтому удовлетворительное состояние больного не стоит расценивать, как свидетельство отсутствия или незначительной тяжести травмы.
Еще один фактор, который необходимо принимать во внимание – пациенты с переломом черепа нередко находятся в состоянии алкогольного опьянения, которое может затруднять диагностику. Поэтому объективные подтверждения травмы головы (ушибы, раны, гематомы) и свидетельства очевидцев в таких случаях должны становиться поводом для направления больного на немедленное обследование в специализированное отделение.
Перелом основания черепа
При переломах основания черепа симптоматика зависит от сопутствующего повреждения мозга. Кроме того, выявляются признаки, характерные для повреждения определенной черепной ямки. О переломе передней черепной ямки свидетельствует симптом «очков» - кровоизлияния в клетчатку вокруг глаз и истечение спинномозговой жидкости с примесью крови из носа. Иногда наблюдается экзофтальм (выпучивание глаз вследствие кровоизлияния в клетчатку, расположенную позади глаза). При повреждении воздухоносных полостей может выявляться подкожная эмфизема.
Перелом средней черепной ямки сопровождается истечением спинномозговой жидкости из слуховых проходов и образованием кровоподтека на задней стенке глотки. Для перелома задней черепной ямки характерны тяжелые расстройства дыхания и кровообращения (свидетельство повреждения ствола мозга) и кровоподтеки в области сосцевидного отростка (костного выступа за ухом). Следует учесть, что симптом «очков» и кровоподтеки в область сосцевидного отростка появляются не сразу, а через 12-24 часов после травмы.
Диагностика
Перелом черепа положено исключать у всех пациентов с черепно-мозговой травмой. Врач опрашивает больного, выясняя обстоятельства травмы, оценивает его общее состояние, проводит неврологическое обследование (оценивает чувствительность и силу мышц, проверяет рефлексы и т. д.). В ходе осмотра он проверяет состояние зрачков (реакция на свет, равномерность, ширина), наличие или отсутствие отклонения языка от средней линии и равномерность оскала зубов, а также измеряет пульс, чтобы выявить брадикардию, характерную для черепно-мозговой травмы.
Обязательно выполняется обзорная рентгенограмма черепа в двух проекциях, а при необходимости – и в специальных укладках. Назначается компьютерная томография черепа и магнитно-резонансная томография (МРТ головного мозга).

Существует ряд объективных обстоятельств, затрудняющих диагностику переломов черепа, в том числе – тяжелое состояние больного, из-за которого невозможно провести ряд исследований, особенности строения черепа из-за которых на обзорных снимках повреждение костей основания выявляется менее чем у 10% пострадавших и т. д. Поэтому диагноз перелома черепа в ряде случаев выставляется на основании клинической картины и в последующем, после улучшения состояния больного, подтверждается данными объективных исследований.
Лечение перелома черепа
Первая помощь
Всех пациентов с черепно-мозговой травмой необходимо немедленно доставлять в стационар. На этапе первой помощи больного укладывают в горизонтальное положение. Если пострадавший находится в сознании, его кладут на спину. Пациентов в бессознательном состоянии укладывают вполоборота. Для создания такого положения под спину с одной стороны можно подложить небольшие подушки или верхнюю одежду. Голову больного поворачивают в сторону, чтобы при рвоте он не захлебнулся рвотными массами.
Голове создают покой, используя подручные средства: одежду, подушки или валики. Останавливают кровотечение, накладывая на рану давящую повязку. К месту травмы прикладывают холод. Проверяют проходимость дыхательных путей, при необходимости устраняют западение языка, освобождают дыхательные пути от рвотных масс и т. д. По показаниям вводят аналептики (цитизин, диэтиламид никотиновой кислоты) и сердечные гликозиды.
Консервативная терапия
На этапе стационара лечение переломов черепа чаще консервативное, операции проводят по строгим показаниям. Консервативную терапию назначают пациентам с переломами основания черепа, закрытыми переломами свода черепа, субарахноидальными кровоизлияниями, сотрясением и ушибом головного мозга. Всем больным показан постельный режим, длительность которого зависит от тяжести травмы, и гипотермия головы (используются пузыри со льдом). Проводится дегидратационная терапия, назначаются антибиотики и обезболивающие. При переломах основания черепа выполняются повторные люмбальные пункции либо накладывается люмбальный дренаж.
Тактика лечения в каждом конкретном случае определяется тяжестью и особенностями черепно-мозговой травмы. Так, при сотрясениях головного мозга пациентам назначают вазотропные и ноотропные препараты. При ушибах мозга спектр лечебных мероприятий расширяется и включает в себя не только средства для улучшения мозгового кровотока и энергообеспечения мозга, но и метаболическую и противовоспалительную терапию и т. д. В восстановительном периоде применяют ноотропные препараты и лекарственные средства для улучшения мозговой микроциркуляции (циннаризин, винпоцетин).
Хирургическое лечение
Хирургическое лечение может потребоваться при тяжелых переломах черепа, особенно – вдавленных. Под общим наркозом выполняется трепанация, в ходе которой врач создает отверстие в черепе, удаляет из мозга внедрившиеся осколки, инородные тела и разрушенные ткани. Образование внутричерепных гематом в подавляющем большинстве случаев является показанием для срочной операции, в процессе которой хирург удаляет скопившуюся кровь, промывает полость, выявляет и устраняет источник кровотечения.
Показанием к хирургическому вмешательству при переломах основания черепа в остром периоде может стать повреждение лицевого или зрительного нерва, а в отдаленном – продолжающееся истечение спинномозговой жидкости из ушных проходов или носовых ходов. Прогноз при переломах черепа зависит от тяжести черепно-мозговой травмы. Возможно как полное восстановление, так и тяжелые последствия, становящиеся причиной инвалидности больного.
Перелом свода черепа – это нарушение целостности костных структур верхней части черепной коробки. Чаще возникает в результате прямой травмы. Симптомами являются боль, гематома или рана в зоне повреждения, при вдавленных и оскольчатых переломах возможна локальная деформация. Закрытые переломы сопровождаются сотрясением или ушибом мозга, открытые – повреждением вещества и оболочек мозга. Диагноз выставляется по данным рентгенографии и КТ. Для оценки состояния мягкотканных структур проводятся эхоэнцефалография, МРТ и другие исследования. Лечение линейных переломов консервативное, при смещении отломков и повреждении мозговых тканей требуется операция.
МКБ-10
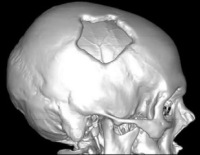
Общие сведения
Перелом свода черепа – достаточно распространенная травма. Встречается чаще переломов основания черепной коробки. Может диагностироваться в любом возрасте, чаще страдают молодые люди и представители средней возрастной группы. У женщин патология выявляется реже, чем у мужчин. Отличительными особенностями переломов являются отсутствие патогномоничных симптомов, широкая вариабельность тяжести состояния больных, высокая вероятность нарушений сознания, психомоторного возбуждения или арефлексии, затрудняющая обследование пациентов.

Причины
Непосредственной причиной повреждения является высокоэнергетическое воздействие – удар тяжелым предметом или столкновение с твердой поверхностью. Переломы черепа возникают в результате следующих обстоятельств:
- криминальные инциденты (драки);
- автодорожные происшествия;
- падения с высоты (кататравма);
- производственные травмы.
При драках поражения свода обычно изолированные или их тяжесть существенно превышает остальные травмы. В других случаях переломы черепа нередко сочетаются с множественными повреждениями скелета и внутренних органов, что утяжеляет состояние больных и усложняет диагностику.
Патогенез
Перелом возникает при воздействии, превышающем прочностные характеристики кости. Чаще страдают задние отделы черепной коробки – затылочная, теменная и височные кости. Это объясняется тем, что при падении вперед или ударе спереди пострадавший рефлекторно успевает защититься руками, смягчая удар.
Характер перелома свода определяется механизмом травмы (удар или столкновение) и конфигурацией поверхности. При ударах преобладает локальное воздействие. При столкновении с плоскостью возникает кратковременное ударное сдавление с распространением ударного воздействия на все части черепа, что нередко вызывает образование конструкционных трещин – линейных переломов значительной протяженности.
Классификация
Классическая классификация переломов свода черепа включает три вида повреждения: линейное, оскольчатое и вдавленное. Современные специалисты в области нейрохирургии и судебной медицины используют расширенную систематизацию, в которую входят следующие типы переломов:
- Пенетрирующий (дырчатый). Возникает при локальном ударе твердым предметом с ровной поверхностью, движущимся под прямым углом. Характеризуется наличием одного отломка, который смещается в сторону мозга и его оболочек.
- Оскольчатый вдавленный. Наиболее распространенный. Формируется при воздействии предметом с неровной, закругленной или дугообразной поверхностью. Сопровождается образованием нескольких костных фрагментов, смещенных внутрь черепной коробки.
- Локальный линейный. Развивается при тех же условиях, что пенетрирующий или оскольчатый, но при меньшей силе удара. Представляет собой узкую полосу. Смещение отломков отсутствует. Длина перелома по внутренней поверхности черепа больше, чем по наружной.
- Отдаленный линейный. Обнаруживается после столкновения с плоскостью. Образуется на расстоянии от точки воздействия, по протяженности превышает локальный. Длина трещины изнутри черепной коробки больше, чем снаружи.
- Множественный линейный. При значительной энергии соударения на черепе образуются многочисленные отдаленные линейные переломы. Общая картина напоминает звезду с расходящимися от центра лучами. Если трещины соединяются друг с другом, выявляется паутинообразный перелом. Возможны тяжелые повреждения вплоть до полного разрушения черепа.
- Сочетанный. Две или более разновидности переломов свода (локальный и отдаленный, локальный и вдавленный и пр.) диагностируются одновременно.
Оскольчатые повреждения могут быть импрессионными и депрессионными. В первом случае осколки сохраняют контакт с неповрежденными частями черепа, во втором – утрачивают. Дырчатые переломы всегда депрессионные.
Симптомы
После удара возникает боль. При закрытых травмах в зоне удара образуется гематома, при открытых – рана. При пальпации пенетрирующих и оскольчатых переломов прощупываются вдавления, при линейных повреждениях конфигурация черепа не нарушена. При наличии ран возможно обильное кровотечение. Общее состояние пациента может существенно варьироваться – от отсутствия явных неврологических нарушений и признаков тяжелой травмы до комы или шока.
Контакт нередко затруднен из-за гипоксии мозга, нарушений сознания, состояния алкогольного или наркотического опьянения. Интоксикация психоактивными веществами может маскировать проявления ЧМТ. Переломы черепа сопровождаются потерей сознания, которая бывает как кратковременной, так и длительной, однако установить этот факт не всегда удается из-за отсутствия продуктивного контакта. Обычно продолжительность эпизода потери сознания коррелирует с тяжестью черепно-мозговой травмы.
Неврологическая симптоматика зависит от вида ЧМТ. Сотрясения и ушибы проявляются головной болью, головокружением, тошнотой и рвотой. При отеке мозга к перечисленным признакам присоединяются очаговые нарушения. Расстройства чувствительности и движений свидетельствуют о травме черепных нервов или мозгового вещества.
Клиническая картина может не соответствовать тяжести ЧМТ. Умеренные повреждения порой имеют яркие симптомы, а опасные травмы сопровождаются нерезко выраженными неврологическими проявлениями. Иногда пациенты отрицают наличие каких-либо проблем со здоровьем, что может объясняться как снижением критики в состоянии опьянения, так и анозогнозией на фоне травмы.
Осложнения
Наиболее распространенным осложнением является ушиб мозга. Возможно формирование субдуральной, эпидуральной, внутрижелудочковой или внутримозговой гематомы, субарахноидального кровоизлияния. Разрушение мозгового вещества становится причиной парезов, параличей, нарушения когнитивных функций и других последствий. При инфицировании открытого перелома возможен менингит. В ряде случаев формируется дефект свода черепа, требующий оперативной коррекции.
Диагностика
Диагноз перелома свода черепа выставляется нейрохирургом на основании анамнеза, жалоб, результатов объективного обследования, неврологического осмотра и визуализационных методик. Из-за нередкого несовпадения клинической картины и реальной тяжести состояния все больные с подозрением на перелом черепа должны быть пройти полное обследование. План диагностических мероприятий включает следующие процедуры:
- Рентгенография черепа. Считается основным методом диагностики переломов черепа. Выполняется в двух стандартных и дополнительных укладках. На рентгенограммах в зависимости от вида перелома просматриваются линейные или звездчатые трещины, дефекты неправильной формы, отдельные отломки.
- КТ черепа. Обычно проводится при подозрении на линейный перелом и сомнительных результатах рентгенографии. На послойных снимках обнаруживается положительный «симптом молнии» (линия, идущая от наружной к внутренней поверхности кости). Иногда методика применяется для уточнения тяжести повреждения при других типах переломов.
- Эхоэнцефалография. Является базовым исследованием у больных нейрохирургического профиля. Определяет смещение срединных структур, наличие гематом и инородных тел.
- Люмбальная пункция. Выполняется при отсутствии клинических и сонографических признаков сдавления головного мозга. Позволяет обнаружить примесь крови в ликворе, оценить давление и состав спинномозговой жидкости.
- МРТ головного мозга. Проводится на заключительном этапе обследования при необходимости более четко локализовать зону повреждения мягких тканей, определить ее распространенность, спланировать тактику оперативного вмешательства.
При тяжелом состоянии пациента обследование осуществляется на фоне реанимационных мероприятий. При выявлении признаков дислокации мозговых структур показано немедленное оперативное вмешательство, поэтому объем диагностических процедур сокращается до необходимого минимума.
Лечение переломов свода черепа
С учетом тяжести ЧМТ больного экстренно госпитализируют в нейрохирургическое отделение или отделение реанимации. При линейных переломах без признаков повреждения мозгового вещества, гематом и отека мозга возможно консервативное ведение. При оскольчатых и пенетрирующих повреждениях, симптомах сдавления мозгового вещества требуется операция.
Помощь на догоспитальном этапе
Пациента в сознании укладывают на спину, рану на голове закрывают стерильной повязкой. При обильном кровотечении к голове прикладывают грелку с холодной водой или пузырь со льдом. Если больной без сознания, его транспортируют в положении на боку, используя в качестве упора для туловища скатанную в валик одежду или одеяло, чтобы при возникновении рвоты избежать попадания рвотных масс в дыхательные пути.
При необходимости осуществляют искусственное дыхание рот в рот или с использованием маски. Для стимуляции сердечной деятельности и мочеотделения вводят сульфокамфокаин, кордиамин, лазикс. Двигательное возбуждение купируют супрастином или димедролом. Наркотические анальгетики не применяют из-за возможного угнетения дыхания.
Консервативная терапия
Основной задачей является минимизация последствий и предупреждение осложнений ЧМТ. При поступлении по показаниям проводят противошоковую терапию. Для нормализации внутричерепного давления при необходимости вводят эфедрин и раствор глюкозы с гидрокортизоном. План терапии включает следующие направления:
- Предупреждение отека мозга. Применяют лекарственные средства для стимуляции мочеотделения, глюкокортикоиды, альбумин. При нарушениях газообмена производят искусственную вентиляцию легких. Иногда используют краниоцеребральную гипотермию и гипербарическую оксигенацию.
- Профилактика инфекции. Пациенту назначают антибиотики широкого спектра действия. При развитии инфекционных осложнений выполняют посев отделяемого для определения чувствительности микроорганизмов с последующей заменой антибактериального препарата.
- Терапия геморрагического синдрома. Больному вводят витамин С, хлорид кальция, викасол, ингибиторы протеаз. Субарахноидальное кровоизлияние является показанием для установки ликворного дренажа или проведения спинномозговых пункций.
Перечисленные мероприятия дополняют введением витаминов группы В, АТФ, нейрометаболических стимуляторов, глутамина и антигистаминных средств. Состояние больного постоянно оценивают в динамике, чтобы своевременно выявить возможные осложнения.
Хирургическое лечение
Показаниями к операции являются открытые и вдавленные переломы, гематомы головного мозга. Иногда хирургические вмешательства требуются при ушибах мозгового вещества. Применяются следующие методики:
- ПХО раны. Осуществляется при поступлении. Показана при наличии открытого повреждения мягкотканных структур (кожи и апоневроза). Включает иссечение нежизнеспособных мягких тканей, остановку кровотечения, ревизию раны для выявления инородных тел и смещения отломков.
- Обработка вдавленного перелома. Выполняется сразу после госпитализации. Производится как при открытых и закрытых повреждениях в случае, если костные фрагменты смещены в сторону мозгового вещества больше, чем на толщину кости. Мелкие отломки удаляют, крупные репонируют и подшивают к неповрежденной кости.
- Удаление гематомы. Сроки проведения и оперативная тактика зависят от времени образования и локализации гематомы. После обеспечения доступа к гематоме удаляют кровь и сгустки, ликвидируют источник кровотечения.
- Удаление очагов размозжения. В зависимости характера патологии осуществляется в неотложном порядке или в первые 7 суток после травмы. Мозговой детрит аспирируют, ткани переходной зоны экономно иссекают, кровоточащие сосуды коагулируют или клипируют.
В раннем послеоперационном периоде назначают антибиотикотерапию, выполняют перевязки. В последующем проводят реабилитационные мероприятия. По показаниям в отдаленные сроки производят замещение дефектов костей свода черепа.
Прогноз и профилактика
Исход определяется тяжестью ЧМТ и наличием инфекционных осложнений. При локальных линейных переломах в сочетании с относительно легкими черепно-мозговыми травмами прогноз обычно благоприятный. В остальных случаях в отдаленном периоде возможны параличи, парезы, энцефалопатия, эпилептические припадки, мозговая гипертензия, нарушения психических функций. Профилактика включает меры по предупреждению производственных, бытовых, автодорожных и уличных травм, снижению уровня криминогенной активности.
3. Черепно-мозговая травма: Руководство для врачей неспециализированных стационаров/ Кондаков Е.Н., Кривецкий В.В. – 2002.
Черепно-мозговая травма, возникающая при воздействии твердых тупых предметов, занимает одно из ведущих мест в экспертной практике. Такая травма, сопровождающаяся переломами костей черепа и повреждением головного мозга, часто заканчивается смертельным ис-ходом.
Значительное влияние на характер переломов костей мозгового че-репа оказывают условия травмы.
Целью работы было провести сравнительную общую характеристику переломов костей мозгового черепа, возникающих при падении на плоскости с предшествующим ускорением по данным литературы и собственным наблюдениям.
В.В. Дербоглав, Н.Н. Живодеров, Ф.Е. Фарбер (1972) отмечают, что при придании телу дополнительного ускорения переломы костей черепа были более значительными и носили грубый характер, распространялись как по костям свода, так и на основание черепа.
В.В. Дербоглав (1975) установил, что при падении на плоскости с предшествующим ускорением отмечаются иные закономерности в распространении перелома, чем при самопроизвольном падении навзничь. В условиях предшествующего ускорения точки соударения располагаются выше наружного затылочного бугра и имеют тенденцию к смещению в область ламбдовидного шва. Смещение точек соударения вверх, по мнению автора, обусловлено тем, что место приложения толчка (в лицо или грудь) располагается значительно выше центра тяжести человека (поясничная область). При этом происходит запрокидывание головы назад и сгибание тела в пояснице и коленных суставах. В результате точка соударения на голове смещается к теменной области.
Автор утверждает, что при перемещении точек соударения вверх при падении на плоскости с предшествующим ускорением, переломы распространяются как на основание, так и на свод черепа. Переломы на основании черепа имеют большую протяженность.
Далее автор указывает, что при соударении областью теменно-затылочного шва, переломы, как правило, направляются вниз по ходу этого шва, пересекают пирамиды височных костей и следуют в направлении передней черепной ямки. Если местом соударения являются угол указанного шва и прилежащая область, расположенная на сагиттальном шве, то в месте соударения формируется вдавленный перелом, от которого радиально отходят трещины, распространяющиеся на кости свода и основания черепа. Нередко наблюдается расхождение сагиттального и теменно-затылочного швов. В этих условиях травмы, помимо локальных переломов, возможно образование конструкционных «волосовидных» трещин в передней черепной ямке.
Н.А. Веремкович (1969) утверждает, что морфологические особенности переломов черепа при ударе затылочной областью о твердый тупой предмет зависят от силы удара. С увеличением силы удара возрастает протяженность переломов на основании черепа. Кроме этого трещины распространяются и на теменные кости. По данным автора, если место соударения головы с неподвижной преградой располагается на 3-4 см выше затылочного бугра по средней линии, то наблюдается частичное расхождение ламбдовидного и стреловидного швов.
Из анализа данных литературы видно, что при изучении переломов костей черепа при падении на плоскости с предшествующим ускорением исследователи не всегда учитывали морфологические особенности костей в области соударения.
Нами проведено 16 экспериментов по моделированию переломов костей мозгового черепа, полученных при падении на плоскости с предшествующим ускорением (толчок в лицо) лиц обоего пола без костной патологии. Сформированные переломы фотографировали на месте. После этого кости свода и основания черепа изымали в возможном большем объеме, мацерировали в теплой проточной воде и очищали от мягких тканей. В дальнейшем проводили реконструкцию костей черепа. С помощью лекал измеряли радиус кривизны костей в области соударения на наружной и внутренней компактных пластинках в сагиттальной и фронтальной плоскостях.
При изучении полученных данных было установлено, что областями соударения чаще являются верхние отделы чешуи затылочной кости с захватом правой, либо левой ветвей ламбдовидного шва и задних отделов теменных костей, а также парасагиттальных участков теменных костей.
При этих условиях, когда кости в области соударения имели выраженную кривизну 4,9-5,8 см, переломы были представлены одной линейной трещиной, которая распространялась кпереди и переходила на теменные кости; в задних отделах эта трещина проходила по чешуе затылочной кости, переходила в заднюю черепную ямку, распространялась вдоль бокового края большого затылочного отверстия до верхушки пирамиды височной кости, где оканчивалась. Иногда эта тре-щина затухала в задней черепной ямке.
При радиусе кривизны костей 6,0-7,0 см в области соударения формировались радиальные трещины, которые также распространялись на свод и основание черепа (рис. 1).
Рис. 1. Падение с ускорением навзничь. А – кругом обозначена область соударения с радиусом кривизны 6,6 см, 1 – радиальные трещины, отходящие от области соударения; Б – стрелками указано распространение радиальных трещин на основании черепа.
Если областью соударения была область лямбдовидного шва, то трещины распространялись по сагиттальному шву и ветвям лямбдовид-ного шва с их расхождением.
Существенно отличались переломы при расположении области соударения в парасагиттальных отделах теменных костей, где радиус кривизны был более 7,0 см (от 7,0 см до 10 см) переломы были представлены 2-3 радиальными трещинами и одной или несколькими дугообразными трещинами (рис. 2.). Радиальные трещины переходили на основание черепа в заднюю и среднюю черепные ямки и оканчивались в области тела клиновидной кости и в области края большого затылочного отверстия.
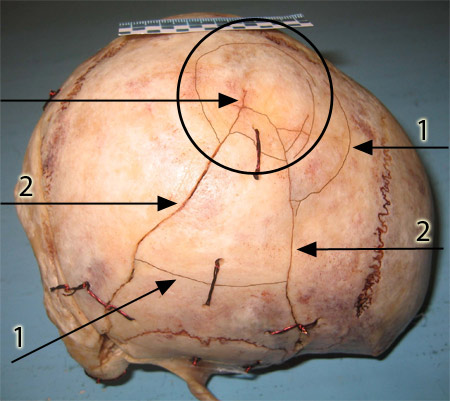
Рис. 2. Падение с ускорением навзничь: кругом обозначена область соударения с радиусом кривизны 9,6 см; 1 – дугообразные трещины; 2 – радиальные трещины
На костях основания черепа в этих условиях травмы формировались изолированные (конструкционные) трещины. Расположение этих трещин было обусловлено направлением вектора нагрузки относительно опорной зоны основания черепа и прочностного кольца вокруг большого затылочного отверстия (Янковский В.Э., Аникеева Е.А., Шадымов А.Б., Черников Ю.Ф., 2000; Шадымов А.Б., 2006).
При самопроизвольном падении навзничь вектор нагрузки от области соударения (область затылочного бугра) проходит почти горизонтально, минуя опорную зону. Изолированные (конструкционные) трещины формируются в передней черепной ямке. При падении на плоскости с предшествующим ускорением, когда область соударения располагается значительно выше затылочного бугра, вектор нагрузки приобретает косо-вертикальное направление и проходит через опорную зону костей основания черепа, которые деформируются конструкционно, что обусловливает образование изолированных трещин, преимущественно вокруг большого затылочного отверстия, нижних отделах чешуи затылочной кости, скате затылочной кости и на теле клиновидной кости. Единичные изолированные (конструкционные) трещины были зафиксированы и в передней черепной ямке, в области отверстия канала зрительного нерва, верхней стенке пазухи клиновидной кости.
Таким образом, при анализе литературы и собственных наблюдений установлено, что имеются сходства и существенные различия в морфологических особенностях переломов. Морфологические свойства переломов зависят от анатомо-морфологических свойств кости в области соударения. На костях основания черепа формируются изолированные трещины, которые располагаются, преимущественно, вокруг большого затылочного отверстия, что обусловлено изменением направления вектора нагрузки.
По данным разных авторов черепно-мозговая травма составляет от 11,1% до 77,6% случаев, сопровождающихся летальным исходом (Крюков В. Н., 1969; Попов В. Л., 1988; Плаксин В. О., 1996, и др.). Изучению переломов костей свода черепа и лицевого скелета посвящено много научных исследований (Колесников А. О., 2002; Аникеева Е. А., 2004; Шадымов А. Б., 2006).
Помимо переломов костей свода черепа и его лицевого отдела, часто встречаются переломы основания черепа - 31,7% случаев (Клевно В. А., Новоселов А. С, Кононов Р. В., 2001). Основание черепа не доступно для прямого воздействия внешних факторов, следовательно, его переломы образуются конструкционно. В связи с этим, исследование переломов основания черепа вызывает определенные трудности для эксперта по вопросам установления механизма черепно-мозговой травмы и кратности воздействий. Однако детальное исследование всего комплекса повреждений черепа и головного мозга в ряде случаев помогает точно ответить на поставленные вопросы (Шадымов А. Б., Новоселов А. С, 2005; Шадымов А. Б., Кочоян А. Л., 2005).
Среди широкого круга судебно-медицинских экспертов наиболее известной является методика И.И. Медведева, позволяющая изучать не только переломы мозгового, но и лицевого скелета. При этом следует заметить, что наружное основание черепа все же остается недоступным для исследования, тогда как выявление переломов черепа этой области (верхней челюсти и основной кости) могут стать основными при установлении механизма разрушения черепа (Шадымов А. Б., 2006).
В связи с этим нами предлагается новый способ секционного доступа (патент № 2006106574/14 (007115) от 02.03.2006) к наружному основанию черепа для выявления и изучения его конструкционных переломов, Данный метод прост в исполнении, абсолютно информативен, при этом является косметически щадящим.
Для проведения данного исследования необходимы обычные секционные инструменты: реберный нож, скальпель, остроконечные ножницы, большой лапчатый пинцет, пила. Для последующей реконструкции скелета игла с ниткой, деревянный клин.
Доступ к органокомплексу полости рта, шеи, грудной и брюшной полостей рекомендуется осуществлять по Лешке. Вначале необходимо выполнить разрез мягких тканей волосистой части головы от сосцевидных отростков через теменные бугры. После извлечения органокомплекса грудной клетки разрез на волосистой части головы с обеих сторон необходимо соединить с воротнико-образным разрезом на грудной клетке (рис. 1).

Рис. 1. Схематическое изображение разрезов мягких тканей головы, шеи и туловища (указано пунктиром).
Отсепаровку мягких тканей лица снизу достаточно ограничить уровнем верхнего края альвеолярных отростков верхней челюсти, с боков - наружным краем глазниц, сверху - переносьем. Во избежание изменения облика пострадавшего (появления асимметрии, выпуклых и западающих участков и др.) отделять мягкие ткани шеи и лица от черепа целесообразно в непосредственной близости к кости, минимально травмируя мышцы. Удаления глазных яблок и отделение мягких тканей от хрящевой части носа в данном случае не требуется.
Для обеспечения доступа к наружному снованию необходимо произвести разъединение сустава (или секционный распил) между первым и вторым шейными позвонками с последующим пересечением мышц шеи. Перед этим необходимо провести оценку целостности шейного отдела позвоночника. При наличии перелома зубовидного отростка необходимости в разъединении сустава не возникает. Для удобства труп следует укладывать на грудь с размещением подголовника под грудной клеткой. После этого голова легко отводится назад, обеспечивая доступ к наружному основанию черепа.
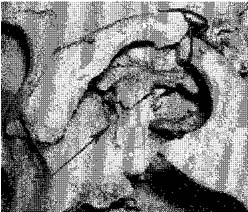
Рис. 2. Перелом левого крыловидного отростка основной кости черепа при ударе подбородочной областью (указано стрелкой).
Более детальное изучение верхней челюсти с ее отростками, твердого неба, височ-но-нижнечелюстного сустава, сосцевидных отростков достигается за счет одностороннего разъединения височно-нижнечелюстного сустава (вскрывается не травмированная сторона), после чего нижняя челюсть отводится в сторону.
Для лучшей визуализации наружного основания черепа с его отростками, глазниц, стенок пазух, сошника и т.д. их очищают от мягких тканей остроконечными ножницами. Крылонебные и шиловидные отростки лучше всего освободить от мягких тканей скоблящими движениями скальпелем (рис. 2).
После завершения исследования при реконструкции скелета через большое затылочное отверстие в спинномозговой канал вводится деревянный клин, что обеспечивает надежную фиксацию головы. Далее суставную головку нижней челюсти вставляют в полость сустава и фиксируют в нем одиночным швом. Затем сопоставляют мягкие ткани лица и шеи. Для устранения смещения кожи в подбородочной области относительно подбородка накладывают одиночный шов через оставшиеся мышцы. Окончательное зашивание трупа проводят по обычной методике.
Автор статьи

Читайте также:

