Острая сосудистая недостаточность это нарушение венозного возврата
Обновлено: 25.04.2024
Хроническая венозная недостаточность, как и острая ее форма, связана с нарушением тока крови. Благодаря системе клапанов, а также мускулатуре тела, кровь из нижних конечностей поступает к сердцу, преодолевая силу гравитации. Поэтому каждому человеку рекомендованы умеренные физические нагрузки, гимнастика при сидячей работе, регулярные прогулки. Если же по причине неправильного образа жизни или плохой наследственности появляется варикоз или просвет сосуда закупоривается тромбом, начинает развиваться венозная недостаточность ног. Сначала расширяется пораженная вена, затем нарушается функция клапанов (они не до конца смыкаются), и в результате получается рефлюкс, то есть обратный ток крови – она поступает не только к сердцу, но и обратно в ноги. Из-за скопления крови человек чувствует тяжесть в ногах, появляются отеки. Эти симптомы не стоит списывать на усталость, нужно срочно обратиться к флебологу, иначе разовьется хроническая венозная недостаточность.
Важно! Варикоз и венозная недостаточность – это не одно и то же. Варикозное расширение вен – только один из признаков недостаточности, хотя и наиболее распространенный.
Формы венозной недостаточности
Протекание и лечение венозной недостаточности зависят от того, какая форма заболевания присутствует у пациента. В «СМ-Клиника» работают одни из лучших флебологов СПб, имеется передовое диагностическое оборудование. Благодаря этому, уже при первых симптомах мы оказываем квалифицированную помощь.
Острая венозная недостаточность (ОВН)
Появляется из-за резкого нарушения кровотока в глубоко расположенных сосудах. Например, из-за закупорки вены тромбом. Также ее причины – это особенности свертываемости крови, различные заболевания, интоксикация при приеме некоторых лекарств.
Болезнь развивается стремительно, сразу видны ее признаки: синюшная кожа, быстрый и сильный отек ног, визуально без труда заметный венозный рисунок. Кроме этого, человек ощущает боль в ногах. Стадий у ОВН нет.
Хроническая венозная недостаточность (ХВН)
Развивается медленно, вначале даже не дает симптомов, однако постепенно приводит к серьезным нарушениям. Может быть следствием варикоза, оставшегося без лечения. Приводит к трофическим язвам и различным осложнениям, включая инфицирование конечности.
Имеет несколько стадий:
- На нулевой нет неприятных симптомов, только видны сосудистые «звездочки». К сожалению, к врачу люди на этой стадии обращаются крайне редко.
- На первой человек к вечеру чувствует тяжесть в ногах, замечает отечность. Это вызвано небольшими поражениями поверхностно расположенных вен.
- На второй появляются пигментные пятна, отечность не проходит после ночного отдыха, возникает экзема (ее участки).
- На третьей стадии на месте экземы появляются трофические язвы – мокнущие незаживающие раны.
ХВН при высокой степени развития сопровождают кровотечения, тромбофлебит, закупорка тромбами глубоко расположенных вен.
Каковы причины возникновения венозной недостаточности?
Все причины развития заболевания можно условно разделить на группы:
- Негативная наследственность. Сюда можно отнести особенности строения сосудов, недостаточность сосудистой стенки и клапанного аппарата.
- Нарушения кровотока: варикоз, тромбоз, последствия травм, посттромбофлебитический синдром, постоянно высокое давление в нижних конечностях, флебит, беременность.
- Образ жизни: ожирение, отсутствие физической активности, избыточные силовые нагрузки (как бесконтрольное поднятие весов в зале, так и, например, работа грузчиком), сидячий образ жизни или стоячая работа.
- Гормональный статус: женщины болеют венозной недостаточностью чаще мужчин, сюда также относится прием ОК (оральных контрацептивов), гормональная терапия.
- Возрастной фактор: чем старше пациент, тем выше вероятность заболевания.
Симптоматика заболевания
Сначала рассмотрим общие симптомы. Следует помнить, что на начальных стадиях болезни они проявляются по одному и часто «смазаны». Чем более прогрессирует заболевание, тем ярче выражены симптомы, и проявляются они чаще всего группами. Итак:
- боль в ногах, ощущение тяжести, распирания;
- сосудистые «звездочки»;
- отеки – сначала проходящие после отдыха, потом постоянные;
- ночные судороги в голенях;
- сухость, нездоровый блеск кожи, пигментные пятна или участки обесцвечивания;
- трофические язвы на запущенной стадии.

Симптомы ХВН по стадиям
| Стадия | Описание |
|---|---|
| 0 | Человек трудоспособен, симптомов нет, они не появляются после занятий спортом и других нагрузок. |
| 1 | Небольшая боль, тяжесть в ногах и отеки в конце дня, которые проходят к утру, легкие судороги. Человек не ограничен в двигательной активности, может работать в прежнем темпе. |
| 2 | Проявления венозной недостаточности становятся выраженными. Это пигментация кожи, дерматологические заболевания, сильные отеки, некроз кожи на некоторых участках. Человеку становится сложно работать физически, заниматься спортом. |
| 3 | Появляются трофические язвы, в тканях полностью нарушен обмен веществ. Человек теряют трудоспособность. |
Симптомы ОВН
Признаки болезни более выражены и проявляются гораздо быстрее, по сравнению с ХВН:
- усиливающиеся при движении боли в ногах;
- чуть ниже места закупорки вены – большой отек;
- трудности при любых физических действиях;
- бледность либо синюшность кожного покрова;
- в месте патологии температура кожи снижается на 2-3℃;
- температура тела может подниматься до 40℃;
- усиление боли до нестерпимой;
- «отдавание» боли в область паха и малого таза.
Важно! Чтобы снизить вероятность отрыва тромба с последующей тромбоэмболией, пациенту нужно ограничить движения. Рекомендован постельный режим до 10 дней, больная нога при этом должна находиться выше тела.
Группы риска
Основная группа риска – люди, у которых близкие родственники страдали варикозом, геморроем. Также риск ХВН существенно растет с возрастом (после 50 лет) и преимущественно у женщин. В группу риска входят и люди с малоподвижным образом жизни и высокими статическими нагрузками (стоячая работа, например).
Классификация заболевания
Острая венозная недостаточность не имеет классификации по стадиям. Рассмотрим степени и стадии хронической формы заболевания. Чтобы полностью описать диагноз пациента, врачи используют классификацию СЕАР, то есть присвоение своеобразного «кода», например: C4a, S, Eс, Ad, Pr, 8, 10, 11, 17. Он расшифровывается на основании следующих классификационных признаков.
C – класс патологии:
- С0 – без видимых симптомов;
- С1 – сосудистые «звездочки»;
- С2 – расширенные вены от 3 мм;
- С3 – отечность в зонах голеней и лодыжек;
- С4a – дерматит, пигментация и другие поражения кожного покрова;
- С4b – усиление пигментации, уплотнение кожи;
- С5 – заживающие самостоятельно кожные раны;
- С6 – незаживающие трофические язвы.
Следующий индекс говорит о наличии жалоб у пациента: А – без симптомов и жалоб, S – жалобы есть.
Е – причина болезни:
- Ес – врожденная;
- Ер – этиология неизвестна;
- Еs – причина известна.
А – локализация:
- As – подкожные вены;
- Ар – сосуды, которые соединяют глубокие вены и подкожные;
- Аd – глубокие вены;
- Аn – нет патологий венозной системы.
Р – тип патологии:
- Po – прекращение движения крови по венам;
- Рr – клапанная недостаточность;
- Pr,o – и то, и другое;
- Рn – не выявлено нарушений движения крови по венам.
Цифра – это участок венозной системы, где обнаружена патология: от 1 до 18.
Каковы последствия, если не лечить венозную недостаточность?
В тканях нарушается обмен веществ, микроциркуляция, газообмен. В редких случаях эти факторы приводят к гангрене, влекущей за собой ампутацию.
Более частые последствия – трофические язвы, появляющиеся из-за застоя венозной крови и последующего некроза. Язвы постоянно мокнут, не заживают. Они опасны вероятностью попадания инфекции и последующего серьезного воспаления.
Как проводится диагностика заболевания?
Уже на ранних стадиях эту болезнь позволяют выявить:
- доплерография (ультразвуковой метод обследования);
- флебография, или венография (рентгенография, позволяющая увидеть повреждения, которые затрудняют кровоток).
Лечение ХВН
Для лечения патологии применяют консервативный метод, если он возможен, и оперативный.
Консервативная методика
Такая терапия возможна, когда еще нет необратимых изменений в венах. Лечение в первую очередь включает ношение компрессионного белья (трикотажа), создающего каркас для пораженных вен и предотвращающего их перерастяжение. Также оно усиливает кровоток по венам, предупреждая формирование тромбов.
Компрессионный трикотаж – это гольфы, гетры, чулки, колготки. Он различается по силе компрессии. Выбор оптимального варианта в индивидуальном порядке – задача врача-флеболога.
Также больным рекомендуется сбросить вес, если присутствует его избыток и тем более ожирение. Снижение массы тела – это разгрузка вен. При назначении диеты уделяют внимание и профилактике запоров, чтобы профилактировать постоянно повышенное венозное давление.
Пациенту обязательно назначают лечебную гимнастику или ЛФК. Особенно полезно плавание.
Кроме того, проводится медикаментозная терапия следующими видами препаратов:
- ангиопротекторы;
- биофлавоноиды;
- антикоагулянты;
- местные анестетики;
- глюкокортикостероиды.
Дополнительная мера – наружные средства, то есть гели и мази на основе гепарина.
Хирургическое лечение
Радикальная методика лечения хронической венозной недостаточности. Показания к операции – это выраженная симптоматика, патологические рефлюксы, прогрессирование трофических язв, малая эффективность консервативного лечения, выраженное прогрессирование ХВН.
- лазерная;
- хирургическая;
- абляционная;
- шунтирование;
- флебэктомия, эндоскопическая флебэктомия.
Подготовка к операции
Пациент проходит дуплексное сканирование вен, а также стандартное обследование, которое включает:
- ЭКГ;
- флюорографию;
- коагулограмму;
- общий и биохимический анализы крови;
- общий анализ мочи;
- анализы крови на инфекции, группу и резус-фактор.
Результаты анализов предоставляются терапевту. Также нужна консультация с анестезиологом.
Перед процедурой пациенту следует удалить волосы из предполагаемой зоны вмешательства. Последний прием пищи – за 4-6 часов.
Ход операции
- Лазерная методика. Позволяет устранять варикозную сетку и значительно расширенные вены. Пораженный сосуд изнутри облучается лазером под высокой температурой. В результате его стенки «склеиваются», постепенно он полностью исчезает. Разрезов не нужно – только проколы. Процедура проводится под контролем УЗИ.
- Хирургия. Для доступа к пораженным венам делается несколько небольших разрезов на коже и мягких тканях. Хирург либо полностью удаляет поврежденный сосуд, либо перевязывает вены, которые соединяют глубокие и поверхностные (в зоне голеней). Хирургическое вмешательство проводится, когда имеют место значительно расширенные вены.
- Флебэктомия. Удаление вен малого диаметра. На коже под местной анестезией делается несколько маленьких разрезов, через которые врач получает доступ к пораженному сосуду и удаляет его.
- Эндоскопическая флебэктомия. В сосуд вводится микрокамера, благодаря чему врач проводит удаление пораженной вены под визуальным контролем. Метод применим, когда присутствуют язвы.
- Абляция. В вену вводится гибкий катетер. Нагревающие электроды, которые находятся на его конце, термально воздействуют на венозную стенку, разрушая ее.
- Шунтирование. Применяется искусственный сосуд, который соединяет вены так, чтобы пустить кровоток в обход поврежденного участка. Обычно проводится при развитии ХВН и тяжелых венозных повреждениях.
Реабилитация
В первые дни возможны отеки, гематомы и уплотнения в зоне воздействия. Если накладывались швы, их снимают на 7-10 день.
От 1 до 2 месяцев нужно постоянно носить компрессионное белье, а затем – на рекомендованный врачом срок – только днем. Также пациенту, в зависимости от типа и масштаба вмешательства назначают лекарственные препараты (в первую очередь обезболивающие), физиотерапию, ЛФК. Рекомендована ходьба в спокойном темпе.
Примерно на 2 месяца полностью исключают перегрев зоны вмешательства, тяжелые физические нагрузки. Во время сна ноги нужно укладывать на небольшом возвышении – около 15 см.
Профилактика венозной недостаточности
- отказ от обуви на высоком каблуке;
- ношение удобной одежды, не сдавливающей тело;
- умеренный загар;
- крайне редкое посещение сауны, бани;
- поддержание нормальной массы тела;
- правильное питание;
- обильное питье (1,5-2 л воды, несладкого чая в день);
- отказ от алкоголя и курения;
- активный образ жизни;
- регулярная гимнастика при сидячей или стоячей работе;
- при сидячей работе – ставить ноги на не очень высокую подставку.
Запишитесь на прием к флебологу «СМ-Клиника» на сайте или по телефону. Цены на услуги указаны на сайте.
Недостаточность кровообращения. Виды недостаточности кровообращения
Недостаточность кровообращения (НК) — это состояние, при котором сердечно-сосудистая система не обеспечивает полностью потребностей организма в кровоснабжении при всех условиях нормальной жизнедеятельности. В начальных стадиях НК выявляется только в случае резкого повышения потребности организма в кислороде при больших нагрузках, по мере нарастания — в условиях его обычной жизнедеятельности и, наконец, в терминальной стадии — при незначительных усилиях и даже в состоянии покоя. НК делится по клинике на кардиальную (сердечную) и сосудистую, а по течению — наострую и хроническую формы.
Кардиальная (сердечная) недостаточность кровообращения (КНК). Основной причиной КНК является нарушение насосной функции сердца. КНК развивается в результате нарушений его сократительной, а также ритмической функций. Основными механизмами сердечной недостаточности являются: 1) первичное уменьшение силы сокращения (при миокардитах, кардиосклерозах, инфаркте миокарда, дилатационной кардиомиопатии);
2) вторичное падение секратительной функции от перегрузки (при гипертониях, пороках сердца, артерио-венозных аневризмах, обструктивной кардиомиопатии);
3) нарушения ритмической функции сердца (при тахиаритмиях, когда диастолический период укорачивается настолько, что не успевает осуществляться адекватное наполнение сердца, и отдых его страдает; при резких брадикардиях, когда э результате продолжительной диастолы в сосудистой системе падает давление).
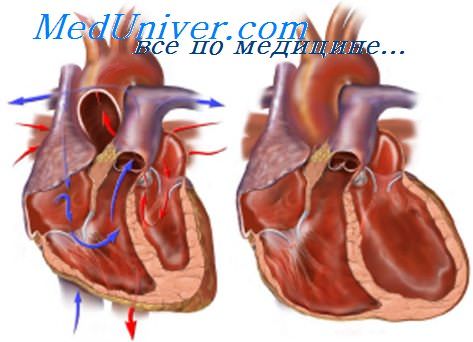
Кардиальная недостаточность кровообращения может реализоваться: 1) вследствие падения выброса крови из пораженного желудочка (так называемая "недостаточность выброса"); 2) за счет увеличения венозного давления и венозного объема крови в системе притока крови к пораженному желудочку (так называемая "застойная недостаточность"). Часто эти оба варианта сочетаются.
Недостаточность кровообращения часто возникает при слабости одного из желудочков — соответственно левожелу-дочковая (ЛЖН) или правожелудочковая (ПЖН) недостаточность.
Сосудистая недостаточность (СН) является другим видом НК. При такой форме первичные изменения возникают в системе циркуляции крови. Основными механизмами являются уменьшение минутного объема кровообращения с падением притока крови к сердцу. СН может развиваться: 1) вследствие нарушения регуляции просвета и проницаемости периферических сосудов (при шоке, коллапсе, обмороке);
2) при потере большого количества жидкости, ведущей к падению объема циркулирующей крови (при кровопотерях, ожогах, холере и др.); 3) при блокаде венозного притока (при перикардитах, тромбоэмболии крупного ствола легочной артерии). Во всех этих случаях минутный объем снижается, падает давление в артериальной системе, рано появляется гипоперфузия тканей с нарушением тканевого кислородного обеспечения, что ведет к гипоксии, метаболическому ацидозу. Насосная функция сердца при этих условиях недостаточно эффективна в связи с малым венозным возвратом.
Умение оказать неотложную помощь является безусловным требованием к любому медицинскому работнику вне зависимости от его специальности. К наиболее частым случаям угнетения сознания, при которых требуется срочное медицинское пособие, относятся ОБМОРОК и КОМА. Коллапс может являться предвестником обморочного состояния и также заслуживает самого пристального внимания.
Определение комы, коллапса, обморока.
1. Обморок характеризуется генерализованной мышечной слабостью, снижением постурального тонуса, неспособностью стоять прямо и потерей сознания (Реймонд Д., Адаме и соавт., 1993).
2. Кома (от греч. кота — глубокий сон) — полное выключение сознания с тотальной утратой восприятия окружающей среды и самого себя и с более или менее выраженными неврологическими и вегетативными нарушениями. Степень тяжести комы зависит от продолжительности неврологических и вегетативных нарушений. Комы любой этиологии (кетоацидотическая, уремическая, печеночная и т. д.) имеют общую симптоматику и проявляются потерей сознания, снижением или исчезновением чувствительности, рефлексов, тонуса скелетных мышц и расстройством вегетативных функций организма (ВФО). Наряду с этим, наблюдаются симптомы, характерные для основного заболевания (очаговая неврологическая симптоматика, желтуха, азотемия, и др.).
3. Коллапс (от лат. collabor, collapsus — ослабевший, упавший) — остро развивающаяся сосудистая недостаточность, характеризующаяся падением сосудистого тонуса и относительным уменьшением объема циркулирующей крови (ОЦК). Потеря сознания при коллапсе может наступить только при критическом уменьшении кровоснабжения головного мозга, но это не обязательный признак. Принципиальным отличием коллапса от шокового состояния является отсутствие характерных для последнего патофизиологических признаков: симпатоадреналовой реакции, нарушений микроциркуляции и тканевой перфузии, кислотно-щелочного состояния, генерализованного нарушения функции клеток. Данное состояние может возникнуть на фоне интоксикации, инфекции, гипо- или гипергликемии, пневмонии, надпочечниковой недостаточности, при физическом и психическом переутомлении. Клинически коллапс проявляется резким ухудшением состояния, появлением головокружения или потерей сознания (в этом случае речь будет идти об обмороке), кожные покровы становятся бледными, выступает холодный пот, отмечается легкий акроцианоз, поверхностное, учащенное дыхание, синусовая тахикардия. Степень снижения АД отражает тяжесть состояния. Неотложная помощь аналогична лечению обморока.
4. Острая сосудистая недостаточность - нарушение венозного возврата из-за увеличения емкости сосудистого русла. Наличие острой сосудистой недостаточности у пострадавшего не обязательно должно сопровождаться обмороком; последний наступает только при падении кровоснабжения головного мозга ниже критического. Обморок и кома относятся к количественные синдромы нарушения (угнетения) сознания. В нашей стране принята рабочая классификация угнетения сознания, предложенная А. И. Коноваловым и др., (1982), согласно которой выделяются 7 степеней оценки сознания: ясное; оглушение умеренное; оглушение глубокое; сопор; кома умеренная; кома глубокая; кома запредельная. Качественные синдромы нарушения (помрачения) сознания (делирий, онейроидный синдром, аменция и сумеречные расстройства сознания) представлены в теме "Неотложные состояния в психиатрии".
Острая сосудистая недостаточность (ОСН) – это патологическое состояние, характеризующееся внезапным уменьшением объема циркулирующей крови и резким нарушением функции кровеносных сосудов. Чаще всего оно обусловлено сердечной недостаточностью и редко наблюдается в чистом виде.

Классификация

В зависимости от тяжести течения состояния и последствий для организма человека различают следующие виды синдрома:
Важно! Все виды патологии представляют угрозу для здоровья и жизни человека, в случае несвоевременного оказания неотложной помощи у пациента развивается острая сердечная недостаточность и смерть.
Патогенез и причины

Весь организм человека пронизан крупными и мелкими кровеносными сосудами, по которым циркулирует кровь и поставляет кислород к органам и тканям. Нормальное распределение крови по артериям происходит благодаря сокращению гладкой мускулатуры их стенок и изменению тонуса.
Поддержание нужного тонуса артерий и вен регулируется гормонами, обменными процессами организма и работой вегетативной нервной системы. При нарушении этих процессов и гормональном дисбалансе происходит резкий отток крови от жизненно важных внутренних органов, вследствие чего они перестают работать, как положено.
Этиология ОСН может быть весьма разнообразной, внезапное нарушение кровообращения в сосудах возникает в результате таких состояний:
- массивная кровопотеря;
- обширные ожоги;
- заболевания сердца;
- длительное пребывание в душном помещении;
- черепно-мозговая травма;
- сильный испуг или стресс;
- острое отравление;
- недостаточность функции надпочечников;
- железодефицитная анемия;
- чрезмерные нагрузки при выраженной гипотонии, в результате которых внутренние органы испытывают дефицит кислорода.
В зависимости от продолжительности течения сосудистая недостаточность может носить острый или хронический характер.
Клинические проявления

Клиника ОСН всегда сопровождается снижением давления и напрямую зависит от степени тяжести состояния, об этом подробнее представлено в таблице.
Таблица 1. Клинические формы патологии
| Название | Как проявляется клинически? |
| Обморок |



Обморок, коллапс, шок: подробнее о каждом состоянии
Обморок

Обморок — форма ОСН, которая характеризуется самым легким течением.
Причинами развития обморочного состояния являются:
- внезапное понижение артериального давления – возникает на фоне заболеваний и патологий сердечнососудистой системы, которые сопровождаются нарушением сердечного ритма. При малейшей физической перегрузке увеличивается кровоток в мышцах в результате перераспределения крови. На фоне этого сердце не справляется с увеличившейся нагрузкой, выброс крови во время систолы уменьшается, и показатели систолического и диастолического давления снижаются.
- Обезвоживание – в результате многократной рвоты, диареи, обильном мочеиспускании или потоотделении снижается объем циркулирующей крови по сосудам, что может стать причиной обморока.
- Нервные импульсы со стороны нервной системы – в результате сильного переживания, страха, волнения или психоэмоционального возбуждения возникают резкие вазомоторные реакции и сосудистый спазм.
- Нарушение кровоснабжения головного мозга – на фоне полученной травмы головы, перенесенного микроинсульта или инсульта, к мозгу поступает недостаточное количество крови и кислорода, что может привести к развитию обморока.
- Гипокапния – состояние, характеризующееся уменьшением углекислого газа в крови из-за частого и глубокого дыхания, на фоне которого может развиться обморок.
Коллапс

Коллапс представляет собой серьезное нарушение функции сосудов. Состояние развивается резко, пациент внезапно ощущает слабость, ноги подкашиваются, появляется тремор конечностей, холодный липкий пот, падение артериального давления.
Сознание может быть сохранено или нарушено. Различают несколько видов коллапса.
Таблица 2. Виды коллапса
| Виды коллапса | Из-за чего возникает? |
| Кардиогенный | Развивается при заболеваниях и патологиях сердца, вызванных нарушением сердечного выброса и снижением кровоснабжения внутренних органов |
| Гиповолемический | Возникает в результате резкого снижения объема циркулирующей крови в организме. Чаще всего такое состояние развивается на фоне кровопотери, обезвоживания, тяжелых ожогов |
| Вазодилататорный | Возникают серьезные нарушения тонуса кровеносных сосудов, в результате которых нарушается микроциркуляция внутренних органов и тканей |
Важно! Определить вид коллапса и правильно оценить серьезность состояния больного может только врач, поэтому не пренебрегайте вызовом бригады скорой помощи и не занимайтесь самолечением, порой неверные действия – это цена жизни человека.
Шок представляет собой самую тяжелую форму острой сердечной недостаточности. Во время шока развивается тяжелое нарушение кровообращения, в результате которого может наступить смерть пациента. Шок имеет несколько фаз течения.
Таблица 3. Фазы шока
| Фаза шока | Как проявляется клинически? |
| Эректильная | Сопровождается резким психомоторным возбуждением, больной кричит, машет руками, пытается вставать и куда-то бежать. Показатели артериального давления повышены, пульс частый |
| Торпидная | Быстро сменяет эректильную фазу, иногда даже до того, как успеет приехать скорая помощь. Больной становится заторможенным, вялым, не реагирует на происходящее вокруг. Показатели артериального давления стремительно снижаются, пульс становится слабым, нитевидным или вообще не прощупывается. Кожные покровы бледные с выраженным акроцианозом, дыхание поверхностное, одышка |
| Терминальная | Наступает при отсутствии адекватной своевременной помощи больному. Артериальное давление ниже критического, пульс не прощупывается дыхание редкое или вообще отсутствует, пациент без сознания, рефлексы отсутствуют. В такой ситуации быстро развивается смертельный исход |
В зависимости от причин возникновения шоковый синдром ОСН бывает:
- геморрагический – развивается на фоне массивной кровопотери;
- травматический – развивается в результате получения тяжелой травмы (ДТП, переломы, повреждения мягких тканей);
- ожоговый – развивается в результате получения тяжелых ожогов и поражения обширной площади тела;
- анафилактический – острая аллергическая реакция, развивающаяся на фоне введения лекарственного препарата, укусов насекомых, вакцинации;
- гемотрансфузионный – возникает на фоне переливания несовместимой по группе крови эритроцитарной массы или крови пациенту.
На видео в данной статье подробно рассказывается о всех видах шока и принципах оказания неотложной доврачебной помощи. Данная инструкция, конечно, является общей ознакомительной и не может заменить помощи врача.
Лечение
Первая медицинская помощь при ОСН напрямую зависит от вида патологии.
Обморок

Как правило, лечение обморока проходит без использования лекарственных препаратов.
Неотложная помощь при обмороке по обморочному типу заключается в следующих действиях:
- пациенту придать горизонтальное положение с приподнятым ножным концом;
- расстегнуть пуговицы рубашки, освободить от сдавливающей грудную клетку одежды;
- обеспечить доступ свежего прохладного воздуха;
- побрызгать на лицо водой или обтереть лоб и щеки мокрой тряпкой;
- дать выпить теплого сладкого чая или не крепкого кофе, если пациент в сознании;
- при отсутствии сознания похлопать по щекам и приложить холод к вискам.

При неэффективности перечисленных действий можно ввести инъекционно сосудосуживающие препараты, например, Кордиамин.
Коллапс

Первая помощь при коллапсе направлена на устранение причин, которые спровоцировали развитие данного состояния. Доврачебная помощь при коллапсе заключается в немедленном придании пациенту горизонтального положения, приподнимании ножного конца и согревании больного.
Если человек находится в сознании, то можно напоить его горячим сладким чаем. Перед транспортировкой в больницу пациенту делают инъекцию сосудосуживающего препарата.

В условиях стационара пациенту вводят лекарственные препараты, которые устраняют, как симптомы недостаточности сосудов, так и причины возникновения этого патологического состояния:
- препараты, возбуждающие дыхательный и сердечнососудистый центр – эти лекарства повышают тонус артерий и увеличивают ударный объем сердца;
- сосудосуживающие средства – внутривенно капельно вводят адреналин, Допамин, Норадреналин и другие лекарства, которые быстро повышают АД и стимулируют работу сердца;
- вливание крови и эритроцитарной массы – требуется при кровопотере для предупреждения шокового состояния;
- проведение дезинтоксикационной терапии – назначают капельницы и растворы, которые быстро выводят токсические вещества из крови и восполняют объем циркулирующей жидкости;
- оксигенотерапия – назначают для улучшения обменных процессов в организме и насыщения крови кислородом.
Возможные сестринские проблемы при ОСН по типу коллапса заключаются в трудности напоить больного, если его сознание нарушено, и ввести лекарственное средство внутривенно при низком давлении – не всегда удается сразу найти вену и попасть в сосуд.
Важно! Солевые растворы не эффективны в том случае, если коллапс обусловлен депонированием крови в межклеточное пространство и внутренние органы. В подобной ситуации для улучшения состояния больного необходимо вводить коллоидные растворы в плазму.
Лечение шока заключается в проведении мероприятий, направленных на улучшение системных функций организма и устранение причин этого состояния.
- обезболивающие средства – при травмах и ожогах перед проведением каких-либо действий необходимо обязательно ввести больному обезболивающие препараты, что поможет предотвратить развитие шока или купировать его в эректильной стадии;
- оксигенотерапия – больному подают увлажненный кислород через маску для насыщения крови оксигеном и нормализации работы жизненно важных органов, при угнетении сознания больному проводят искусственную вентиляцию легких;
- нормализация гемодинамики – вводят лекарственные препараты, которые улучшают кровообращение, например, эритроцитарная масса, коллоидные растворы, солевые растворы, глюкоза и другие;
- введение гормональных препаратов – эти средства способствуют быстрому восстановлению АД, улучшению гемодинамики, купированию острых аллергических реакций;
- диуретики – назначают для профилактики и устранения отеков.
Важно! При развитии ОСН все лекарственные препараты следует вводить внутривенно, так как из-за нарушения микроциркуляции тканей и внутренних органов изменяется всасывание медикаментов в системный кровоток.
Меры профилактики

Для того чтобы предотвратить развития острой сосудистой недостаточности важно следовать рекомендациям врача:
- своевременно выявлять и лечить заболевания сердечнососудистой системы;
- не принимать без назначения врача никакие лекарственные средства, особенно для лечения артериальной гипертензии;
- не находиться долгое время под прямыми солнечными лучами, в бане, сауне, особенно, если имеются какие-либо нарушения в работе сердца и сосудов;
- перед переливанием крови обязательно сдавать анализы, чтобы удостовериться, что кровь донора подходит по группе и резус-фактору.
Ведение активного образа жизни, отказ от вредных привычек, полноценное и сбалансированное питание помогут предотвратить нарушения со стороны сердечнососудистой системы и АД.

Венозная недостаточность (ВН) — патологическое состояние кровеносной системы, характеризующееся замедлением оттока крови. В обычном состоянии по здоровым венам кровь перемещается снизу вверх, в направлении сердца, преодолевая гравитацию. Когда жидкость застаивается, стенки сосудов растягиваются, а их просвет сужается. У женщин такое состояние наблюдется чаще мужчин: 40 % и 17 % случаев соответственно. К тому же, женщин этот недуг поражает раньше; у многих его симптомы заметны уже в 40 лет, тогда как у мужчин он проявляется в 70.
Классификация типов венозной недостаточности

Для оценки разновидности патологического процесса и характера состояния пациента с ВН, врачи-флеболги диагностируют одну из четырех форм заболевания:
- симптоматическую;
- этиологическую;
- патофизиологическую;
- комбинированную.
Согласно медицинской классификации венозной недостаточности, предложенной российскими специалистами в 2000 году, также различают 4 типа этого заболевания.
- Внутрикожный сегментарный.
- Сегментарный с рефлюксом.
- Распространенный с рефлюксом.
- Расширение венозных сосудов.
Следствием перенесённой ВН нередко являются тромбофлебит и тромбоэмболия.
Каковы причины венозной недостаточности?

Флебологи указывают на множество причин венозной недостаточности. В статистике лидируют наследственность и гормональный дисбаланс, а именно избыточная выработка эстрогена.
Появлению патологии также способствуют:
- малоподвижный образ жизни;
- длительные статичные позы (в транспорте, на рабочем месте);
- ожирение, избыточный вес, вынашивание плода;
- повышенное кровяное давление внутри брюшной полости
(в частности, от подъема тяжестей, тесной одежды, запоров);
- чрезмерное напряжение при спортивных нагрузках;
- перегрев ног;
- гормональная контрацепция;
- варикоз, ранее перенесенные травмы сосудов.
Специалисты называют также косвенные причины венозной недостаточности. У некоторых пациентов она проявляется на фоне других болезней, перечисленных ниже.
- Варикозное расширение вен: характеризуется слабостью клапанов и замедлением кровотока
- Тромбофлебит: с воспалением сосудистых стенок, появлением сгустков, или тромбов
- Флеботромбоз: патология глубоких вен с частичной или полной непроходимостью сосудов.
- Посттромботический синдром: наблюдаются гемодинамические нарушения; частая патология — тромбоз глубинных вен.
- Болезни крови: вызывающие ускорение или замедление ее свертываемости.
- Нарушение метаболизма: и протекание в теле онкологических процессов.
Как проявляется венозная недостаточность?

Первичный симптом венозной недостаточности — ощущение тяжести, отёки голеней и стоп. Позже к нему присоединяются «распирающие» боли и судороги икроножных мышц, которые беспокоят не только днём, но и по ночам. Иногда в ногах ощущается жар.
Второй характерный признак – появление сосудистых «звездочек», когда сплетения вен видны через кожу в виде синих или красных нитей. Визуально и тактильно венозная недостаточность конечностей даёт о себе знать также появлением бугорков или выпирающих вен.
Вследствие нарушения кровообращения нередко отмечается повышенная сухость дермы. Появляются коричневые, либо напротив, белёсые пятна; их площадь по мере прогрессирования болезни увеличивается, а в центре со временем открывается язва.
При подозрении на заболевание вен стоит посетить флеболога. Периодические визиты 2 раза в год обеспечат контроль за состоянием вен, течением заболевания, квалифицированную и своевременную помощь. Современной медицине известны способы лечения венозной недостаточности без боли и прямого оперативного вмешательства.
Стадии
На первых порах неполный отток крови из вен не имеет выраженных проявлений и не представляет особой опасности. Однако развитие венозной недостаточности ног может обрести хронический характер и/или спровоцировать острую фазу, которая без оказания своевременной медпомощи чревата очень тяжелыми последствиями.
Специалисты-флебологи различают следующие степени венозной недостаточности:
- изменение венозных стенок;
- дисфункция венозных клапанов;
- неестественный ток крови, провоцирующий венозную гипертензию;
- фрагментарное расширение диаметра вен;
- проявление пятен отличного от кожи цвета; чаще это локальная гиперпигментация;
- варикозная экзема и тромбоз глубинных вен.
Методы лечения венозной недостаточности

Вялотекущая хроническая венозная недостаточность успешно лечится в амбулаторном формате; острая стадия (ОВН) – повод к срочной госпитализации. Если нет противопоказаний, практикуется консервативное терапевтическое лечение.
Решаются следующие задачи:
- уменьшение воспалительного процесса;
- нормализация кровооттока;
- восстановление тургора сосудистых стенок;
- улучшение тканевого метаболизма.
При медикаментозном лечении острой венозной недостаточности назначаются лекарства нескольких групп. Это венотонические препараты, ангиопротекторы, антиагреганты, антикоагулянты.
Непременным слагаемым консервативного лечения ВН является механическое компрессионное воздействие. Иными словами, наложение эластичных бинтов или ношение уплотнённого медицинского трикотажа. В аптеках он продаётся в виде белья, чулок, колготок, гольфов. Умеренный нажим обеспечивает дополнительный каркас, предотвращающий дальнейшее растяжение ослабленных сосудов. Помимо этого, он приводит кровообращение в норму, предотвращая образование застоя и тромбов.
Вслед за купированием острой стадии ВН, для стимулирования регенерации пострадавших тканей, могут быть назначены физиотерапевтические процедуры. Хорошие результаты дают: лекарственный электрофорез, лазеро- и магнитотерапия, дарсонвализация и прочие методы воздействия. Разгрузке венозной системы, улучшению обмена веществ, ускорению крово- и лимфотока содействует и мануальный массаж. От массажиста он требует специального обучения и подготовки.
Если перечисленные методы не дают нужного результата, заболевание прогрессирует, обсуждаются методы хирургического лечения.
-
: в больные вены инъекционно вводится лекарственный препарат, запечатывающий сосуды; в дальнейшем они не участвуют в системе кровообращения. : при узконаправленном действии пучка лазера проблемный участок вены прижигается. Это ведет к тромботической окклюзии; проще говоря, к свёртыванию и постепенному растворению сосудистой ткани.
- радиочастотная абляция: под действием радиоволнового сигнала необходимой частоты непомерно растянувшиеся сосудистые стенки нагреваются и сжимаются. Затем происходит облитерация, позже — естественное исчезновение вены. : через микропроколы в коже хирург выполняет иссечение пострадавших участков.
Рекомендуем проходить лечение у компетентных докторов. Для получения качественной медицинской помощи можно обратиться в нашу клинику. Используя современное оборудование и методы диагностики, наши флебологи выявляют причину болезни. Затем устанавливают локализацию патологического кровотока, после чего подбирают оптимальный для пациента вариант лечения либо дают советы по профилактике.
8 рекомендаций для профилактики венозной недостаточности
При разумном отношении к здоровью и контролю за своим телом венозная недостаточность конечностей может протекать, не доставляя неудобств, не создавая рисков и не приводя к осложнениям. Основополагающим условием этого является корректировка режима жизни, в частности, работы, сна и отдыха.
Общие рекомендации врачей выглядят следующим образом.
Компрессионная помощь венам

Это основа профилактики и лечения любой патологии вен на ногах. Следует использовать специальные эластичные бинты, либо готовые изделия — гольфы, колготы, чулки. Для подбора разновидности и степени (класса) компрессии необходима консультация специалиста-флеболога.
Не оставайтесь без движения надолго
Лежачее, сидячее, или положение стоя на ногах замедляет отток венозной крови. Поэтому ежечасно или каждые полтора часа человеку необходима 3-5 минутная мышечная активность. В условиях, когда это невозможно (например, при перелёте), рекомендуется совершать несколько движений в голеностопе. Это могут быть круговые движения ступнями, а также сгибание и разгибание сустава.
Практикуйте занятия спортом, полезные для вен

Плавание, ходьба со скандинавскими палками и на лыжах, бег трусцой, спортивная ходьба, танцы разгоняют в ногах венозное кровообращение.
Даже обычные пешие и велосипедные прогулки, с плавными и ритмичными сокращениями икроножных мышц, являются хорошей профилактикой застоя. Полезны йога, пилатес, степ-аэробика, калланетика, шейпинг.
Бег, тяжелая атлетика, силовые упражнения противопоказаны, поскольку связанное с ними неизбежное напряжение значительно повышает давление в венах.
Не перегревайте ноги
Тепло расширяет сосуды и способствует застою крови. Тем, у кого диагностирована хроническая венозная недостаточность, не стоит загорать, париться в бане, принимать горячие ванны, проводить депиляцию горячим воском. Умеренный холод, напротив, полезен ввиду сужения просвета вен. Принимая душ, заканчивайте его прохладным обливанием конечностей в направлении снизу вверх.
Следите за питанием, весом и не допускайте запоров

Избыточная масса тела — один из факторов риска развития ХВЗ. При запорах напрягаются мышцы брюшного пресса, что резко повышает давление крови на стенки вен. Для исключения этой причины венозной недостаточности необходимо регулярное сбалансированное питание. Употребление большого количества растительной клетчатки и достаточный объем жидкости — залог здоровья вен. Чрезвычайно полезен витамин Е, повышающий упругость и эластичность сосудов. Витамины С и Р (рутин) необходимы для их прочности.
Выбирайте просторную одежду и удобную обувь
Чрезмерно узкие джинсы, корсеты и утягивающее бельё сдавливают близкорасположенные вены, чем затрудняют кровоток. Туго затянутый ремень препятствует естественному дыханию, тем самым повышая внутрибрюшное давление. Обувь на среднем и высоком каблуке, как и модели без него вынуждают мышцы стоп и голеней перенапрягаться; работа венозной помпы нарушается. Оптимальная высота каблука — 3-4 см. Очень полезно ходить босиком; используйте для этого любую возможность!
Совершайте ежедневные прогулки
Спокойная прогулка на небольшое расстояние – лучший отдых для ваших ног. Это значительно лучше сидения у компьютера или просмотра телевизора в положении лёжа. Привычка к ежевечерним прогулкам в течение 20-30 минут — лучшая профилактика варикоза!
Делайте массаж ног

Отличной профилактикой венозной недостаточности конечностей является легкий самомассаж. Несильно нажимая на голень поверхностью ладони, двигайте ею снизу вверх и обратно в течение 10 минут. Врачи рекомендуют делать это несколько раз в день, в том числе после занятий спортом. Эффективен и аппаратный пневмолимфомассаж, проводимый амбулаторно. Безболезненный и безопасный, он быстро и надолго устраняет отеки и тяжесть в ногах.
Подберите безопасные контрацептивы
В ракурсе здоровья вен гормональные противозачаточные таблетки нежелательны. Их бесконтрольный прием может спровоцировать развитие или прогресс варикоза, а также тромбозы. Женские половые гормоны, как естественные, так и фармакологические, снижают эластичность сосудистых стенок. Если без приёма гормоносодержащих препаратов не обойтись, согласуйте их назначение с флебологом. Также обратитесь к гинекологу по поводу индивидуального подбора препарата.
Автор статьи

Читайте также:
- Медицинская стерилизация граждан признанных судом недееспособными осуществляется на основании
- Принцип государственного управления предполагающий активное добровольное участие граждан
- Три вида речей совещательные судебные и торжественные
- Военный суд максимальный срок
- Германия между двумя мировыми войнами государственно правовой аспект

