Артериовенозный порок развития церебральных сосудов положена ли инвалидность
Обновлено: 18.04.2024
Порядок и условия признания гражданина инвалидом
(извлечения из Правил признания лица инвалидом, утвержденных постановлением Правительства РФ от 20 февраля 2006 г. N 95)
Признание лица (далее - гражданин) инвалидом осуществляется федеральными государственными учреждениями медико-социальной экспертизы: Федеральным бюро медико-социальной экспертиз, главными бюро медико-социальной экспертизы, а также бюро медико-социальной экспертизы в городах и районах, являющимися филиалами главных бюро (далее - бюро).
Признание гражданина инвалидом осуществляется при проведении медико-социальной экспертизы исходя из комплексной оценки состояния организма гражданина на основе анализа его клинико-функциональных, социально-бытовых, профессионально-трудовых и психологических данных с использованием классификаций и критериев, утверждаемых Минтрудом России. Медико-социальная экспертиза проводится для установления структуры и степени ограничения жизнедеятельности гражданина и его реабилитационного потенциала.
Условиями признания гражданина инвалидом являются:
а) нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, последствиями травм или дефектами;
б) ограничение жизнедеятельности (полная или частичная утрата гражданином способности или возможности осуществлять самообслуживание, самостоятельно передвигаться, ориентироваться, общаться, контролировать свое поведение, обучаться или заниматься трудовой деятельностью);
в) необходимость в мерах социальной защиты, включая реабилитацию и абилитацию.
Наличие одного из указанных выше условий не является основанием, достаточным для признания гражданина инвалидом.
В зависимости от степени ограничения жизнедеятельности, обусловленного стойким расстройством функций организма, возникшего в результате заболеваний, последствий травм или дефектов, гражданину, признанному инвалидом, устанавливается I, II или III группа инвалидности, а гражданину в возрасте до 18 лет - категория «ребенок-инвалид».
Инвалидность I группы устанавливается на 2 года, II и III групп - на 1 год.
Категория "ребенок инвалид" устанавливается сроком на 1 год, 2 года, 5 лет, до достижения гражданином возраста 14 лет либо 18 лет.
Категория "ребенок инвалид" сроком на 5 лет, до достижения возраста 14 лет либо 18 лет устанавливается гражданам, имеющим заболевания, дефекты, необратимые морфологические изменения, нарушения функций органов и систем организма, предусмотренные разделами и II приложением к Правилам признания лица инвалидом, утвержденных постановлением Правительства РФ от 20.02.2006 № 95 (в редакции постановления Правительства РФ от 29.03.2018 № 339).
В случае признания гражданина инвалидом датой установления инвалидности считается день поступления в бюро заявления гражданина о проведении медико-социальной экспертизы. Инвалидность устанавливается до 1-го числа месяца, следующего за месяцем, на который назначено проведение очередной медико-социальной экспертизы гражданина (переосвидетельствования).
Гражданам устанавливается группа инвалидности без указания срока переосвидетельствования, а гражданам, не достигшим 18 лет, - категория "ребенок-инвалид" до достижения гражданином возраста 18 лет:
не позднее 2 лет после первичного признания инвалидом (установления категории "ребенок-инвалид") гражданина, имеющего заболевания, дефекты, необратимые морфологические изменения, нарушения функций органов и систем организма, предусмотренные разделом I приложения к настоящим Правилам;
не позднее 4 лет после первичного признания гражданина инвалидом (установления категории "ребенок-инвалид") в случае выявления невозможности устранения или уменьшения в ходе осуществления реабилитационных или абилитационных мероприятий степени ограничения жизнедеятельности гражданина, вызванного стойкими необратимыми морфологическими изменениями, дефектами и нарушениями функций органов и систем организма (за исключением указанных в приложении к настоящим Правилам);
Установление группы инвалидности без указания срока переосвидетельствования (категории "ребенок-инвалид" до достижения гражданином возраста 18 лет) может быть осуществлено при первичном признании гражданина инвалидом (установлении категории "ребенок-инвалид") по основаниям, указанным в абзацах втором и третьем настоящего пункта, при отсутствии положительных результатов реабилитационных или абилитационных мероприятий, проведенных гражданину до его направления на медико-социальную экспертизу. При этом необходимо, чтобы в направлении на медико-социальную экспертизу, выданном гражданину медицинской организацией, оказывающей ему медицинскую помощь и направившей его на медико-социальную экспертизу, либо в медицинских документах в случае направления гражданина на медико-социальную экспертизу в соответствии с пунктом 17 настоящих Правил содержались данные об отсутствии положительных результатов таких реабилитационных или абилитационных мероприятий.
Гражданам, имеющим заболевания, дефекты, необратимые морфологические изменения, нарушения функций органов и систем организма, предусмотренные разделом III приложения к настоящим Правилам, при первичном признании гражданина инвалидом устанавливается группа инвалидности без указания срока переосвидетельствования, а гражданам, не достигшим 18 лет, - категория "ребенок-инвалид" до достижения гражданином возраста 18 лет.
Гражданам, обратившимся в бюро самостоятельно в соответствии с пунктом 19 настоящих Правил, группа инвалидности без указания срока переосвидетельствования (категория "ребенок-инвалид" до достижения гражданином возраста 18 лет) может быть установлена при первичном признании гражданина инвалидом (установлении категории "ребенок-инвалид") в случае отсутствия положительных результатов назначенных ему в соответствии с указанным пунктом реабилитационных или абилитационных мероприятий.
В случае признания гражданина инвалидом устанавливаются следующие причины инвалидности: общее заболевание; трудовое увечье; профессиональное заболевание; инвалидность с детства; инвалидность с детства вследствие ранения (контузии, увечья), связанная с боевыми действиями в период Великой Отечественной войны 1941 - 1945 годов; военная травма; заболевание получено в период военной службы; заболевание радиационно обусловленное получено при исполнении обязанностей военной службы (служебных обязанностей) в связи с катастрофой на Чернобыльской АЭС; заболевание связано с катастрофой на Чернобыльской АЭС; заболевание, полученное при исполнении иных обязанностей военной службы (служебных обязанностей), связано с катастрофой на Чернобыльской АЭС; заболевание связано с аварией на производственном объединении "Маяк"; заболевание, полученное при исполнении иных обязанностей военной службы (служебных обязанностей), связано с аварией на производственном объединении "Маяк"; заболевание связано с последствиями радиационных воздействий; заболевание радиационно обусловленное получено при исполнении обязанностей военной службы (служебных обязанностей) в связи с непосредственным участием в действиях подразделений особого риска; заболевание (ранение, контузия, увечье), полученное лицом, обслуживавшим действующие воинские части Вооруженных Сил СССР и Вооруженных Сил Российской Федерации, находившиеся на территориях других государств в период ведения в этих государствах боевых действий; иные причины, установленные законодательством Российской Федерации.
При отсутствии документов, подтверждающих факт профессионального заболевания, трудового увечья, военной травмы или других предусмотренных законодательством Российской Федерации обстоятельств, являющихся причиной инвалидности, в качестве причины инвалидности указывается общее заболевание. При представлении в бюро соответствующих документов причина инвалидности изменяется со дня представления этих документов без дополнительного освидетельствования.
Гражданин направляется на медико-социальную экспертизу медицинской организацией, независимо от ее организационно-правовой формы, органом, осуществляющим пенсионное обеспечение, либо органом социальной защиты населения.
Медицинская организация направляет гражданина на медико-социальную экспертизу после проведения необходимых диагностических, лечебных и реабилитационных или абилитационных мероприятий при наличии данных, подтверждающих стойкое нарушение функций организма, обусловленное заболеваниями, последствиями травм или дефектами.
В случае если медицинская организация, орган, осуществляющий пенсионное обеспечение, либо орган социальной защиты населения отказали гражданину в направлении на медико-социальную экспертизу, ему выдается справка, на основании которой гражданин (его законный или уполномоченный представитель) имеет право обратиться в бюро самостоятельно.
Медико-социальная экспертиза гражданина проводится в бюро по месту жительства (по месту пребывания, по месту нахождения пенсионного дела инвалида, выехавшего на постоянное жительство за пределы Российской Федерации).
В главном и Федеральном бюро медико-социальная экспертиза гражданина проводится в случае обжалования им решения бюро (главного бюро), а также по направлению бюро в случаях, требующих специальных видов обследования.
Медико-социальная экспертиза может проводиться на дому в случае, если гражданин не может явиться в бюро по состоянию здоровья, что подтверждается заключением медицинской организации, или в стационаре, где гражданин находится на лечении, или заочно по решению соответствующего бюро.
Гражданам, имеющим заболевания, дефекты, необратимые морфологические изменения, нарушения функций органов и систем организма, предусмотренные разделом IV приложения к настоящим Правилам, инвалидность устанавливается при заочном освидетельствовании.
Также медико-социальная экспертиза может проводиться заочно в случае отсутствия положительных результатов проведенных в отношении инвалида реабилитационных или абилитационных мероприятий.
При решении бюро (главного бюро, Федерального бюро) о заочном освидетельствовании гражданина учитываются следующие условия:
тяжелое общее состояния гражданина, препятствующее его транспортировке.
Медико-социальная экспертиза проводится по заявлению гражданина (его законного или уполномоченного представителя).
Заявление подается в бюро в письменной форме с приложением направления на медико-социальную экспертизу, выданного медицинской организацией, (органом, осуществляющим пенсионное обеспечение, органом социальной защиты населения), и медицинских документов, подтверждающих нарушение здоровья.
Медико-социальная экспертиза проводится специалистами бюро (главного бюро, Федерального бюро) путем обследования гражданина, изучения представленных им документов, анализа социально-бытовых, профессионально-трудовых, психологических и других данных гражданина.
В проведении медико-социальной экспертизы гражданина по приглашению руководителя бюро могут участвовать с правом совещательного голоса представители государственных внебюджетных фондов, Федеральной службы по труду и занятости, а также специалисты соответствующего профиля.
Гражданин (его законный или уполномоченный представитель) имеет право пригласить любого специалиста с его согласия для участия в проведении медико-социальной экспертизы с правом совещательного голоса.
Решение о признании гражданина инвалидом либо об отказе в признании его инвалидом принимается простым большинством голосов специалистов, проводивших медико-социальную экспертизу, на основе обсуждения результатов его медико-социальной экспертизы. Решение объявляется гражданину, проходившему медико-социальную экспертизу (его законному или уполномоченному представителю), в присутствии всех специалистов, проводивших медико-социальную экспертизу, которые в случае необходимости дают по нему разъяснения.
В случаях, требующих специальных видов обследования гражданина в целях установления структуры и степени ограничения жизнедеятельности, реабилитационного потенциала, а также получения иных дополнительных сведений, может составляться программа дополнительного обследования, которая утверждается руководителем соответствующего бюро и доводится до сведения гражданина, проходящего медико-социальную экспертизу, в доступной для него форме.
Программа дополнительного обследования может предусматривать проведение необходимого дополнительного обследования в медицинской организации, осуществляющей деятельность по реабилитации, абилитации инвалидов, получение заключения главного бюро или Федерального бюро, запрос необходимых сведений, проведение обследования условий и характера профессиональной деятельности, социально-бытового положения гражданина и другие мероприятия.
После получения данных, предусмотренных программой дополнительного обследования, специалисты соответствующего бюро принимают решение о признании гражданина инвалидом либо об отказе в признании его инвалидом. В случае отказа гражданина (его законного или уполномоченного представителя) от дополнительного обследования и предоставления необходимых документов решение о признании гражданина инвалидом либо об отказе в признании его инвалидом принимается на основании имеющихся данных, о чем делается соответствующая отметка в протоколе проведения медико-социальной экспертизы гражданина в федеральном государственном учреждении медико-социальной экспертизы.
Гражданину, признанному инвалидом, специалистами бюро (главного бюро, Федерального бюро), проводившими медико-социальную экспертизу, разрабатывается индивидуальная программа реабилитации или абилитации. При необходимости внесения исправлений в индивидуальную программу реабилитации или абилитации в связи с изменением персональных, антропометрических данных инвалида (ребенка-инвалида), необходимостью уточнения характеристик ранее рекомендованных видов реабилитационных и (или) абилитационных мероприятий, а также в целях устранения технических ошибок (описка, опечатка, грамматическая или арифметическая ошибка либо подобная ошибка) инвалиду (ребенку-инвалиду) по его заявлению либо по заявлению законного или уполномоченного представителя инвалида (ребенка-инвалида) взамен ранее выданной составляется новая индивидуальная программа реабилитации или абилитации без оформления нового направления на медико-социальную экспертизу инвалида (ребенка-инвалида).
Выписка из акта медико-социальной экспертизы гражданина, признанного инвалидом, направляется соответствующим бюро в орган, осуществляющий его пенсионное обеспечение, в 3-дневный срок со дня принятия решения о признании гражданина инвалидом.
Гражданину, признанному инвалидом, выдаются справка, подтверждающая факт установления инвалидности, с указанием группы инвалидности, а также индивидуальная программа реабилитации или абилитации.
Гражданину, не признанному инвалидом, по его желанию выдается справка о результатах медико-социальной экспертизы.
Гражданину, имеющему документ о временной нетрудоспособности и признанному инвалидом, группа инвалидности и дата ее установления проставляются в указанном документе.
Переосвидетельствование инвалидов I группы проводится 1 раз в 2 года, инвалидов II и III групп - 1 раз в год, а детей-инвалидов - 1 раз в течение срока, на который ребенку установлена категория "ребенок-инвалид".
Переосвидетельствование гражданина, инвалидность которому установлена без указания срока переосвидетельствования, может проводиться по его личному заявлению (заявлению его законного или уполномоченного представителя), либо по направлению медицинской организации в связи с изменением состояния здоровья, либо при осуществлении главным бюро, Федеральным бюро контроля за решениями, принятыми соответственно бюро, главным бюро.
Переосвидетельствование инвалида может осуществляться заблаговременно, но не более чем за 2 месяца до истечения установленного срока инвалидности.
Переосвидетельствование инвалида ранее установленного срока проводится по его личному заявлению (заявлению его законного или уполномоченного представителя), либо по направлению медицинской организации в связи с изменением состояния здоровья, либо при осуществлении главным бюро, Федеральным бюро контроля за решениями, принятыми соответственно бюро, главным бюро.
Порядок обжалования решений бюро, главного бюро, Федерального бюро
Гражданин (его законный или уполномоченный представитель) может обжаловать решение бюро в главное бюро в месячный срок на основании письменного заявления, подаваемого в бюро, проводившее медико-социальную экспертизу, либо в главное бюро. Бюро, проводившее медико-социальную экспертизу гражданина, в 3-дневный срок со дня получения заявления направляет его со всеми имеющимися документами в главное бюро. Главное бюро не позднее 1 месяца со дня поступления заявления гражданина проводит его медико-социальную экспертизу и на основании полученных результатов выносит соответствующее решение.
В случае обжалования гражданином решения главного бюро главный эксперт по медико-социальной экспертизе по соответствующему субъекту Российской Федерации с согласия гражданина может поручить проведение его медико-социальной экспертизы другому составу специалистов главного бюро.
Решение главного бюро может быть обжаловано в месячный срок в Федеральное бюро на основании заявления, подаваемого гражданином (его законным или уполномоченным представителем) в главное бюро, проводившее медико-социальную экспертизу, либо в Федеральное бюро. Федеральное бюро не позднее 1 месяца со дня поступления заявления гражданина проводит его медико-социальную экспертизу и на основании полученных результатов выносит соответствующее решение.
Решения бюро, главного бюро, Федерального бюро могут быть обжалованы в суд гражданином (его законным или уполномоченным представителем) в порядке, установленном законодательством Российской Федерации.
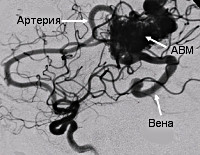
Артериовенозные мальформации головного мозга — врожденные аномалии церебральных сосудов, характеризующиеся образованием локального сосудистого конгломерата, в котором отсутствуют капиллярные сосуды, а артерии напрямую переходят в вены. Артериовенозные мальформации головного мозга проявляются упорными головными болями, эпилептическим синдромом, интракраниальным кровотечением при разрыве сосудов мальформации. Диагностика осуществляется при помощи КТ и МРТ сосудов головного мозга. Лечение хирургическое: транскраниальное иссечение, радиохирургическое вмешательство, эндоваскулярная эмболизация или комбинация этих методик.
МКБ-10

Общие сведения
Артериовенозные мальформации головного мозга (церебральные АВМ) — измененные участки церебральной сосудистой сети, на которых вместо капилляров имеются многочисленные разветвления извитых артерий и вен, формирующих единый сосудистый конгломерат, или клубок. АВМ относятся к сосудистым аномалиям развития головного мозга. Встречаются у 2 человек из 100 тыс. населения. В большинстве случаев клинически дебютируют в период от 20 до 40 лет, в отдельных случаях — у лиц старше 50 лет. Артерии, формирующие АВМ, имеют истонченные стенки с недоразвитым мышечным слоем. Это обуславливает главную опасность сосудистых мальформаций — возможность их разрыва.
При наличии АВМ головного мозга риск ее разрыва оценивается примерно 2-4% в год. Если кровоизлияние уже имело место, то вероятность его повтора составляет 6-18%. Смертность при внутричерепном кровоизлиянии из АВМ наблюдается в 10% случаев, а стойкая инвалидизация отмечается у половины пациентов. Из-за истончения артериальной стенки на участке АВМ может сформироваться выпячивание сосуда — аневризма. Летальность при разрыве аневризмы сосудов головного мозга намного выше, чем при АВМ, и составляет около 50%. Поскольку АВМ опасны внутричерепным кровоизлиянием в молодом возрасте с последующей летальностью или инвалидизацией, их своевременная диагностика и лечение являются актуальными проблемами современной нейрохирургии и неврологии.

Причины АВМ головного мозга
Артериовенозные мальформации головного мозга возникают в результате внутриутробных локальных нарушений формирования церебральной сосудистой сети. Причинами таких нарушений являются различные вредоносные факторы, влияющие на плод в течение антенатального периода: повышенный радиоактивный фон, внутриутробные инфекции, заболевания беременной (сахарный диабет, хронический гломерулонефрит, бронхиальная астма и др.), интоксикации, вредные привычки беременной (наркомания, курение, алкоголизм), прием во время беременности фармпрепаратов, имеющих тератогенный эффект.
Церебральные артериовенозные мальформации могут располагаться в любом месте головного мозга: как на его поверхности, так и в глубине. В месте локализации АВМ отсутствует капиллярная сеть, циркулирование крови происходит из артерий в вены напрямую, что обуславливает повышенное давление и расширение вен. При этом сброс крови в обход капиллярной сети может повлечь за собой ухудшение кровоснабжения церебральных тканей в месте расположения АВМ, приводя к хронической локальной ишемии мозга.
Классификация АВМ головного мозга
По своему типу мальформации церебральных сосудов классифицируются на артериовенозные, артериальные и венозные. Артериовенозные мальформации состоят из приводящей артерии, дренирующей вены и расположенного между ними конгломерата измененных сосудов. Выделяют фистулезную АВМ, рацинозную АВМ и микромальформацию. Около 75% случаев занимают рацинозные АВМ. Изолированные артериальные или венозные мальформации, при которых наблюдается извитость соответственно только артерии или только вены, встречаются достаточно редко.
По размеру церебральные АВМ подразделяются на малые (диаметром менее 3 см), средние (от 3 до 6 см) и большие (свыше 6 см). По характеру дренирования АВМ классифицируют на имеющие и не имеющие глубокие дренирующие вены, т. е. вены, впадающие в прямой синус или систему большой церебральной вены. Различают также АВМ, локализующиеся в или за пределами функционально значимых областей. К последним относят сенсомоторную кору, мозговой ствол, таламус, глубинные зоны височной доли, сенсорную речевую область (зону Ве́рнике), центр Брока, затылочные доли.
В нейрохирургической практике для определения риска оперативного вмешательства по поводу церебральных сосудистых мальформаций используется градация АВМ в зависимости от совокупности баллов. Каждому из признаков (размер, тип дренирования и локализация по отношению к функциональным зонам) присуждается определенное количество баллов от 0 до 3. В зависимости от набранных балов АВМ классифицируется от имеющей незначительный операционный риск (1 балл) до связанной с высоким операционным риском из-за технической сложности ее ликвидации, большого риска смертельного исхода и инвалидности (5 баллов).
Симптомы АВМ головного мозга
В клинике церебральных АВМ выделяют геморрагический и торпидный варианты течения. По различным сведениям, геморрагический вариант составляет от 50% до 70% случаев АВМ. Он типичен для АВМ небольшого размера, имеющих дренирующие вены, а также для АВМ, располагающихся в задней черепной ямки. Как правило, в таких случаях у пациентов наблюдается артериальная гипертензия. В зависимости от локализации АВМ возможно субарахноидальное кровоизлияние, которое занимает около 52% от всех случаев разрыва АВМ. Остальные 48% приходится на осложненные кровоизлияния: паренхиматозные с формированием внутримозговой гематомы, оболочечные с образованием субдуральной гематомы и смешанные. В ряде случаев осложненные кровоизлияния сопровождаются кровоизлиянием в желудочки головного мозга.
Клиника разрыва АВМ зависит от ее локализации и скорости истечения крови. В большинстве случаев наблюдается резкое ухудшение состояния, нарастающая головная боль, расстройство сознания (от спутанности до комы). Паренхиматозные и смешанные кровоизлияния наряду с этим проявляются очаговой неврологической симптоматикой: нарушениями слуха, зрительными расстройствами, парезами и параличами, выпадением чувствительности, моторной афазией или дизартрией.
Торпидный вариант течения более типичен для церебральных АВМ среднего и большого размера, располагающихся в мозговой коре. Для него характерны кластерные цефалгии — следующие друг за другом пароксизмы головной боли, длящиеся не дольше 3 часов. Цефалгия не носит такого интенсивного характера как при разрыве АВМ, но является регулярной. На фоне цефалгий у ряда пациентов возникают судорожные приступы, которые зачастую имеют генерализованный характер. В других случаях торпидная церебральная АВМ может имитировать симптомы внутримозговой опухоли или другого объемного образования. В таком случае наблюдается появление и постепенное нарастание очагового неврологического дефицита.
В детском возрасте встречается отдельный вид церебральной сосудистой мальформации — АВМ вены Галена. Патология является врожденной и заключается в наличии АВМ в области большой вены мозга. АВМ вены Галена занимают около трети всех случаев сосудистых церебральных мальформаций, встречающихся в педиатрии. Характеризуются высокой летальностью (до 90%). Наиболее эффективным считается хирургическое лечение, проведенное на первом году жизни.
Диагностика АВМ головного мозга
Поводом для обращения к неврологу до разрыва АВМ могут быть упорные головные боли, впервые возникший эпиприступ, появление очаговой симптоматики. Пациенту проводится плановое обследование, включающее ЭЭГ, Эхо-ЭГ и РЭГ. При разрыве АВМ диагностика осуществляется в экстренном порядке. Наиболее информативны в диагностике сосудистых мальформаций томографические методы. Компьютерная томография и магнитно-резонансная томография могут быть использованы как для визуализации тканей мозга, так и для исследования сосудов. В случае разрыва АВМ МРТ головного мозга более информативно, чем КТ. Она дает возможность выявить локализацию и размер кровоизлияния, отдифференцировать его от других объемных интракраниальных образований (хронической гематомы, опухоли, абсцесса головного мозга, церебральной кисты).

При торпидном течении АВМ МРТ и КТ головного мозга могут оставаться в норме. Обнаружить сосудистую мальформацию в таких случаях позволяет лишь церебральная ангиография и ее современные аналоги — КТ сосудов и МР-ангиография. Исследования церебральных сосудов проводятся с использованием контрастных веществ. Диагностика осуществляется нейрохирургом, который также оценивает операционный риск и целесообразность хирургического лечения АВМ. При этом следует учитывать, что при разрыве, в связи с компрессией сосудов в условиях гематомы и отека мозга, томографический размер АВМ может быть существенно меньше реального.
Лечение АВМ головного мозга
Артериовенозные мальформации головного мозга при их разрыве или при опасности такого осложнения подлежат удалению. Предпочтительно плановое оперативное лечение АВМ. В случае разрыва оно проводится после ликвидации острого периода кровоизлияния и рассасывания гематомы. В остром периоде по показаниям возможно хирургическое удаление образовавшейся гематомы. Одновременная ликвидация и гематомы, и АВМ проводится лишь при лобарной локализации сосудистой мальформации и ее небольшом диаметре. При кровоизлиянии в желудочки в первую очередь показано наружное вентрикулярное дренирование.
Классическое хирургическое удаление АВМ осуществляется путем трепанации черепа. Производится коагуляция приводящих сосудов, выделение АВМ, перевязка отходящих от мальформации сосудов и иссечение АВМ. Такое радикальное транскраниальное удаление АВМ осуществимо при ее объеме не более 100 мл и расположении вне функционально значимых зон. При большом размере АВМ зачастую прибегают к комбинированному лечению.
Когда транскраниальное удаление АВМ затруднительно из-за ее расположения в функционально значимых областях мозга и глубинных структурах, проводится радиохирургическое удаление АВМ. Однако этот метод эффективен лишь для мальформаций размером не более 3 см. Если размер АВМ не превышает 1 см, то ее полная облитерация происходит в 90% случаев, а при размерах свыше 3 см — в 30%. К недостатком метода относится длительный период (от 1 до 3 лет), необходимый для полной облитерации АВМ. В ряде случаев требуется поэтапное облучение мальформации в течение ряда лет.
К способам ликвидации церебральных АВМ относится также рентгеноэндоваскулярная эмболизация приводящих к АВМ артерий. Ее проведение возможно, когда имеются доступные для катетеризации приводящие сосуды. Эмболизация проводится поэтапно, и ее объем зависит от сосудистого строения АВМ. Полной эмболизации удается достигнуть только у 30% пациентов. Субтотальная эмболизация получается еще у 30%. В остальных случаях эмболизация удается лишь частично.
Комбинированное этапное лечение АВМ заключается в стадийном использовании нескольких перечисленных выше методов. Например, при неполной эмболизации АВМ следующим этапом проводится транскраниальное иссечение ее оставшейся части. В случаях, когда не удается полное удаление АВМ, дополнительно применяется радиохирургическое лечение. Такой мультимодальный подход к лечению церебральных сосудистых мальформаций показал себя как наиболее эффективный и оправданный в отношении АВМ большого размера.
Что такое венозная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Венозная мальформация — это врождённая аномалия или порок развития венозной системы, которая выражается в нарушении строения сосудистой сетки. Патология встречается редко, при этом включает множество различных форм.
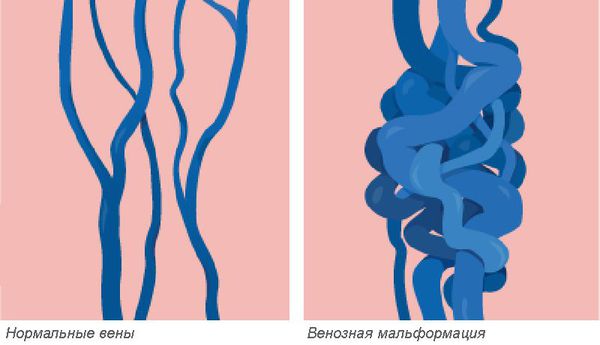
Венозные мальформации считаются одними из самых сложных в лечении врождённых пороков развития сосудов. Заболеваемость оценивается приблизительно в 1-2 случая на 10 000 новорождённых. Патологию одинаково часто выявляют как у женщин, так и у мужчин. Более 90 % венозных мальформаций возникают спонтанно без явных причин в виде локализованных поражений. Мальформации в нескольких разных местах наблюдаются у пациентов с редкими наследственными формами заболевания. К ним относятся кожно-слизистая венозная мальформация и гломувенозная мальформация, а также две чрезвычайно редкие формы: многоочаговая венозная мальформация и невус по типу синего резинового пузыря (синдрома Бина) [1] [2] .
Венозные мальформации возникают как результат врождённых и генетических ошибок в развитии гладкомышечного слоя вен, которые приводят к расширению и нарушению функции венозной сети. Как правило, венозные мальформации диагностируются уже при рождении, а их рост усиливается с развитием ребёнка. Но бывает, что клинически очевидные признаки могут появиться позже. Заболевание прогрессирует медленно (в течение десятков лет). Пубертатный период и половое созревание иногда ускоряют развитие венозных мальформаций, особенно при внутримышечной локализации. В зависимости от расположения и распространённости патологического процесса симптомы венозных мальформаций различны. Они включают боль, кровотечение, косметический дефект и функциональные нарушения, способные значительно ухудшить качество жизни, привести к осложнениям, инвалидности и летальному исходу [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы венозной мальформации
Венозные мальформации развиваются главным образом в коже, подкожной клетчатке или слизистых оболочках, хотя могут поражать любые ткани, включая мышцы, суставы, внутренние органы и центральную нервную систему. Приблизительно 40 % венозных мальформаций возникает на конечностях, 20 % на туловище и 40 % в шейно-лицевой области. Подавляющее большинство из них расположено в одном очаге. Только 1 % локализуется в нескольких очагах, вовлекая в патологический процесс сразу кожные покровы и внутренние органы [8] .
Венозные мальформации обычно покрывают мягкие податливые подкожные образования и проявляются как изменение цвета кожи от светлого до тёмно-синего оттенка. Клинические проявления могут сильно варьировать в зависимости от размера, локализации и степени сдавливания соседних органов. Шейно-лицевые венозные мальформации могут приводить к обезображиванию, асимметрии лица, смещению глазных яблок или нарушению прикуса [11] .
Частой жалобой пациентов является боль, которая связана с поражением суставов, сухожилий или мышц. Она может усиливаться в период полового созревания и при интенсивных физических нагрузках или менструации. Болевой синдром сильнее выражен в утренние часы, по-видимому, из-за застойных явлений и отёка [1] .
Венозные мальформации в височной мышце часто приводят к мигрени. Поражение полости рта, в том числе языка, вызывает затруднение речи и жевания. Венозные мальформации, развивающиеся в конечностях, становятся причиной мышечной слабости, изменения длины конечностей и их недоразвития [15] .
У ряда пациентов с венозными мальформациями наблюдается варикозное расширение поверхностных вен, особенно часто при локализации на конечностях. Обычно это характерно для обширных поражений [6] .
Патогенез венозной мальформации
Возникновение венозных мальформаций связано с генетическими нарушениями. Лабораторные исследования выявляют мутации в генах, отвечающих за развитие внутренней и мышечной оболочки венозных сосудов. Некоторые виды мутаций передаются по наследству [3] . Генетические нарушения приводят к локализованным дефектам развития сосудов во время васкулогенеза и особенно при ангиогенезе. Васкулогенез — первая стадия образования кровеносных сосудов в эмбриональный период. Определяется как рост сосудов из эмбриональных клеток. В ходе васкулогенеза предшественники эндотелиальных клеток (ангиобласты) мигрируют и дифференцируются, образуя однослойные капилляры. При дальнейшем ангиогенезе сеть капилляров удлиняется и расширяется [16] .
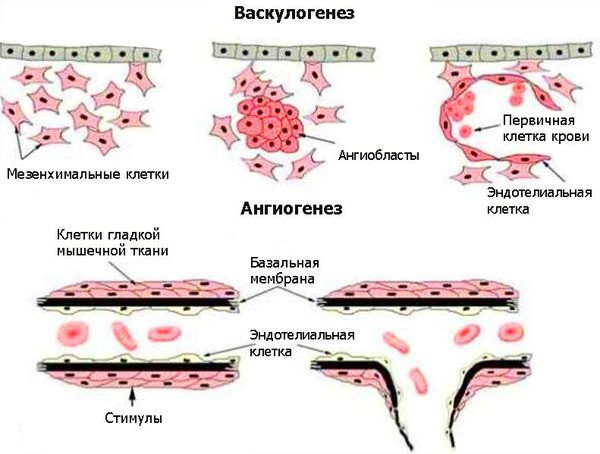
Патогенез сосудистых мальформаций сложен и до конца не изучен. Заболевание до сих пор остаётся одной из загадок современной медицины.
Венозные мальформации — это сборная группа различных заболеваний. Общее у них только то, что развиваются они из венозной ткани. В связи с этим стадии каждого вида этой патологии различны, но все заболевания характеризуются медленным течением. Развитие венозных мальформаций крайне вариабельно и зависит от множества факторов: объёма и скорости разрастания вен, их локализации, степени проникновения в окружающие ткани и органы, сопутствующих заболеваний [14] .
Классификация и стадии развития венозной мальформации
Выделяют следующие виды венозных мальформаций:
- мальформации слизистых оболочек;
- мультифокальные;
- гломовенозные;
- смешанные;
- синдромальные.
Венозные мальформации слизистых оболочек — это редкий тип порока развития вен наследственного характера. Они выглядят как множественные небольшие поверхностные очаги различных оттенков синего цвета, которые легко сжимаются. В поражение вовлекаются кожа и слизистая оболочка полости рта, реже — мышцы.
Мультифокальные (располагающиеся в разных местах) венозные мальформации также проявляются на слизистых оболочках, но не относятся к наследственным заболеваниям. Они обычно представлены в виде небольших, приподнятых, множественных поражений различных оттенков синего цвета в шейно-лицевой области, прорастающих в кожу и слизистую оболочку рта, а иногда в подкожные ткани и скелетные мышцы.
Гломовенозные мальформации (от лат. glomus — клубок, клубочек; venosus — венозный; "венозный клубок") характеризуются недоразвитием клеток гладких мышц, окружающих извитые венозные каналы. По виду они напоминают булыжник, с небольшим утолщением кожи тёмно-синего или пурпурного цвета, с множественными поражениями различного размера. Часто располагаются на конечностях и затрагивают в основном кожные покровы. Реже поражают слизистую оболочку и никогда не проникают глубоко в мышцы.
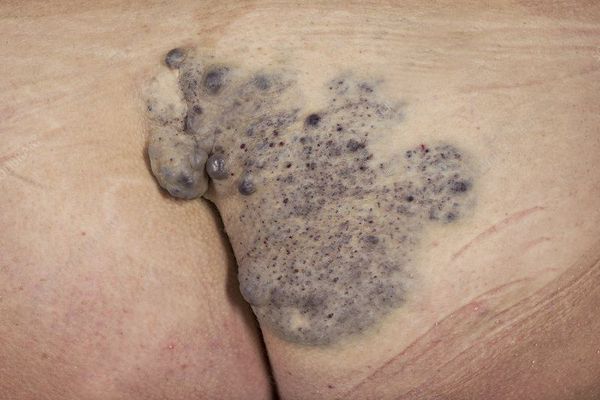
Венозные мальформации могут возникать и в сочетании с другими сосудистыми мальформациями, такими как капиллярно-венозные мальформации и капиллярно-лимфатические венозные мальформации.
Синдромальные венозные мальформации — различные врождённые заболевания с характерной клинической картиной. К ним относятся невус по типу синего резинового пузыря (синдрома Бина), синдромы Маффуччи и Клиппеля-Треноне.
Синдрома Бина — редкое врождённое заболевание с многочисленными рассеянными венозными мальформациями на коже и внутренних органах. У пациентов при рождении часто наблюдается "главное" поражение, которое со временем разрастается, поражает кожу, мягкие ткани и желудочно-кишечный тракт.
Синдром Маффуччи — это редкий ненаследственный генетический синдром, характеризующийся множественными хрящевидными доброкачественными опухолями, поверхностными и подкожными веретенообразными гемангиомами на конечностях.
Синдром Клиппеля — Треноне — редкое врождённое заболевание, проявляющееся варикозным расширением вен и увеличением объёма конечностей [2] [3] .
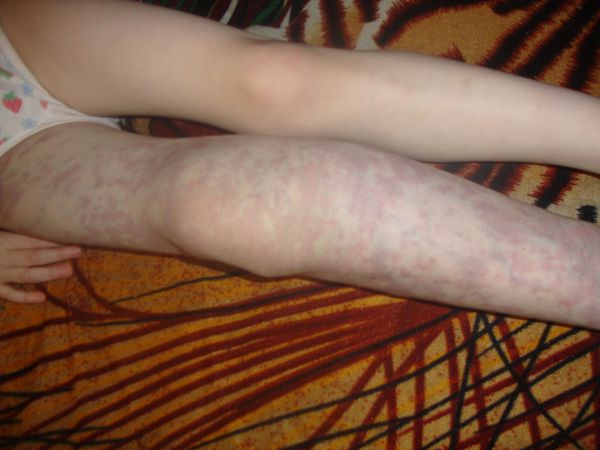
Осложнения венозной мальформации
К часто встречающимся осложнениям венозных мальформаций относят:
- трофические нарушения, в том числе открытые язвы;
- переломы костей;
- тромбозы;
- кровотечения;
- анемию;
- сдавление окружающих тканей и органов;
- нарушение функции внутренних органов и конечностей;
- косметические дефекты [13] .
Тромбоз при венозных мальформациях проявляется во вздутии, уплотнении и боли в поражённых областях. Однако венозные мальформации редко приводят к отрыву тромба, поскольку тромбированные сосуды отделены от основной венозной системы. Длительно существующие тромбы могут кальцинироваться. В результате образуются округлые тромбы (флеболиты или "венозные камни"), которые прощупываются или определяются на глаз [10] .
Медленный ток крови через расширенные и извитые сосуды приводит не только к застою крови, нарушению свёртывания и образованию тромбов, но и к повышенному кровотечению. Это расстройство называется локализованной внутрисосудистой коагулопатией. Оно встречается примерно у 42 % пациентов с венозными мальформациями, особенно часто при больших поражениях. Тяжесть патологии зависит от размеров и проявляется в повышении уровня D-димера (белка, результата распада фибрина в процессе растворения кровяных сгустков) в крови, снижении уровня фибриногена и низком уровне тромбоцитов. Тяжёлые формы этого нарушения свёртываемости крови могут прогрессировать и усиливать кровотечение во время хирургических вмешательств [4] . Причина кровотечений во всех случаях — нарушение целостности стенки сосуда.
Некоторые венозные мальформации могут быть крайне опасными из-за распространения на жизненно важных органах. Глубокие ротоглоточные мальформации сдавливают и смещают верхние дыхательные пути, вызывая храп и апноэ во сне. Также они могут привести к нарушениям жевательной, речевой функций и акта глотания. Венозные мальформации, поражающие желудочно-кишечный или мочеполовой тракт, часто вызывают кровотечения и хроническую анемию [11] .
Трофические нарушения развиваются более чем в 30 % случаев, а открытые трофические язвы наблюдаются у 5 % пациентов. Эти язвы часто болезненны и могут приводить к кровотечениям, инфекции и рубцеванию [6] .
Некоторые виды редких форм венозных мальформаций, например синдром Маффуччи, сопровождаются повышенным риском развития рака. Синдром Маффуччи в 20 % случаев связан со множеством злокачественных, как правило, мезенхимальных опухолей. Чаще возникает хондросаркома, реже — с ангиосаркома, лимфангиосаркома, остеосаркома и фибросаркома [5] .
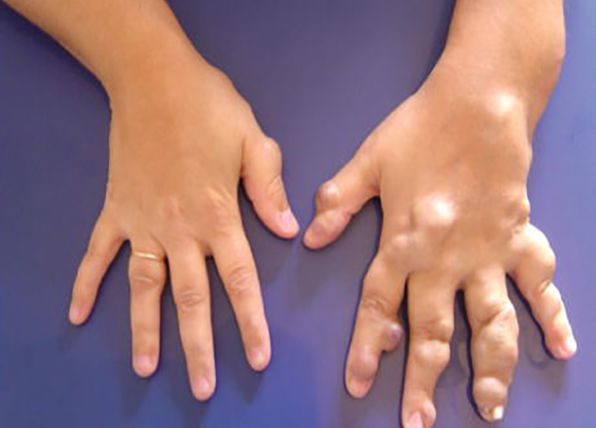
Диагностика венозной мальформации
Венозная мальформация проявляется изменением цвета кожи от светло-синего до синего оттенка и мягкими образованиями в подкожной клетчатке, присутствующими с рождения или раннего детства. Дополнительным ключом к постановке диагноза являются медленное развитие в течение жизни или резкое разрастание, которое вызвано половым созреванием, травмой, физическими нагрузками или периодами менструаций. В связи с наследственным характером заболевания важен сбор семейного анамнеза [2] [3] .
Клинический диагноз основывается на визуализации очага поражения и данных физикального обследования:
- общие признаки венозных мальформаций варьируются от небольших варикозно расширенных вен до обширных поражений лица, конечностей или туловища;
- при сжатии эти вены опорожняются, а также они менее заметны в вертикальном положении;
- при напряжении, например плаче или физических упражнениях, вены увеличиваются;
- вследствие медленного тока крови при пальпации не ощущается дрожание, а при аускультации ("выслушивании") не слышно шума [8] .
Дополнительные методы обследования для выявления поверхностных и локализованных поражений, как правило, не требуются. В случае же обширного распространения при первоначальной диагностике, для оценки костной ткани и при планировании лечения применяют методы визуализации:
- ультразвуковое исследование (УЗИ) и магнитно-резонансную томографию (МРТ) для первоначальной диагностики [12] ;
- рентгенографию для обнаружения типичных для венозных мальформаций флеболитов;
- компьютерную томографию (КТ) для оценки костной ткани;
- рентгеноконтрастную флебографию (введение в просвет вен рентгеноконтрастного вещества) для планирования лечения [7] .
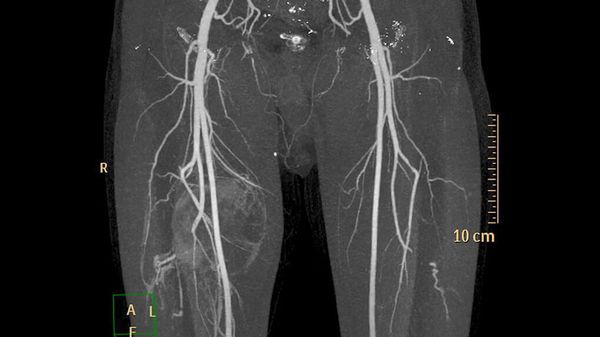
У пациентов с подозрением на венозную трансформацию и тромбозом в анамнезе или без такового обнаруживается повышенный уровень D-димера в крови (выше предельного референсного значения – 0,55 мкг FEU/мл). D-димер позволяет определить нарушения в свёртывающей системе. Его уровень также помогает дифференцировать различные варианты венозных мальформаций и отличать их от других сосудистых аномалий [4] .
Лечение венозной мальформации
В лечении пациентов с венозными мальформациями участвует нескольких специалистов:
- дерматолог;
- сосудистый хирург;
- пластический хирург;
- гематолог;
- ортопед.
Пациенты с небольшими очагами и незначительной симптоматикой зачастую в лечении не нуждаются. Терапия показана при косметических дефектах, функциональных нарушениях и болевом синдроме [2] [3] .
Лечение должно быть индивидуальным с учётом расположения венозных мальформаций и особенностей эстетических проблем.
Основными методами коррекции заболевания служат:
- компрессионная терапия;
- склеротерапия;
- хирургическая операция [6] .
Специальный компрессионный трикотаж показан при симптоматических и обширных венозных мальформациях на конечностях для уменьшения боли и риска тромбоза.
При сохранении, несмотря на компрессию, болевого синдрома применяют нестероидные противовоспалительные препараты. При выраженных нарушениях свёртывания крови к терапевтической схеме добавляют антикоагулянты — вещества, разжижающие кровь [14] .
Склеротерапия — инъекции специальных веществ в просвет изменённых вен для их "склеивания", предпочтительный вариант лечения венозных мальформаций. Лечение помогает уменьшить объём образования перед операцией. Перед инъекцией склерозирующего препарата для оценки состояния венозных каналов выполняют рентгенологическое исследование (флебографию) [12] .
Хирургическое лечение проводят как для удаления небольших венозных мальформаций, так и при обширных поражениях. Оперативные методы, кроме простого иссечения, включают сложные пластические вмешательства — пересадку кожных и фасциально-мышечных лоскутов. В последнее время сосудистые хирурги стали практиковать метод эндовенозной лазерной облитерации (ЭВЛО). Он используется для лечения варикоза и уже продемонстрировал первые положительные результаты при "заваривании" венозных мальформаций лазером [5] .
Новейшим методом консервативного лечения является таргетная терапия. Она состоит в применении иммунодепрессанта сиролимуса, подавляющего разрастание клеток тканей аномальной венозной сети [2] [3] .
Прогноз. Профилактика
Излечить заболевание полностью удаётся редко. Обычно пациенты возвращаются к лечащему врачу через 5-10 лет с признаками рецидива. Больным с обширными поражениями требуется регулярное лечение с сочетанием консервативных и хирургических методов [2] [3] .
Для качественной оценки отдалённых результатов лечения применяют следующие критерии:
- Хороший результат — полное устранение симптомов, признаков и расстройств функционального характера или выраженное их уменьшение. При этом не нарушены функции органов, тканей и конечностей.
- Удовлетворительный — незначительное улучшение симптомов и уменьшение функциональных нарушений.
- Неудовлетворительный — дальнейшее развитие симптомов, нарушение функций тканей и органов, ухудшение показателей оттока крови и появление в области венозных мальформаций очагов некроза.
Отечественные хирурги отмечают, что хорошие отдалённые результаты реже всего наблюдаются после операций на верхних и нижних конечностях [1] [2] .
Отсутствие показаний, а также невозможность консервативного или хирургического лечения требуют постоянного динамического наблюдения за состоянием пациентов для предотвращения развития осложнений [7] .
Заболевание носит врожденный характер, поэтому профилактические меры отсутствуют. Венозная мальформация до сих пор остаётся вызовом для медицины.
Артериовенозная мальформация (АВМ) головного мозга – это локальный дефект архитектоники внутричерепных сосудов, при котором формируется беспорядочное соединение между артериями и венами с образованием извитого сосудистого клубка. Патология возникает вследствие ошибки морфогенеза, а потому в основном является врожденной. Может быть одиночной или распространенной.
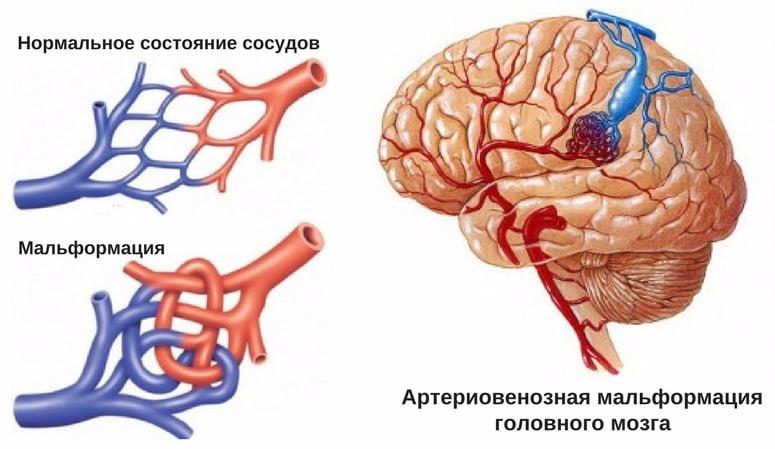
При мозговой АВМ кровоток осуществляется аномально: кровь из артериального бассейна прямиком, обходя капиллярную сеть, перебрасывается в венозную магистраль. В зоне мальформации отсутствует нормальная промежуточная капиллярная сеть, а связующий узел представлен фистулами или шунтами в количестве 1 и более единиц. Стенки артерий дегенерированы и не имеют надлежащего мышечного слоя. Вены, как правило, расширены и истончены по причине нарушенной ауторегуляции мозгового кровотока.
АВМ головного мозга, как и аневризмы, опасны внезапным внутримозговым кровоизлиянием, которое возникает вследствие разрыва стенки патологического сосуда. Разорвавшаяся мальформация чревата ишемией мозга, отеком, гематомой, прогрессией неврологического дефицита, что не всегда для больного заканчивается благополучно.
Статистика заболеваемости и последствий патологии
Артериовенозная мальформация в структуре всех патологий с объемными образованиями в тканях головного мозга в среднем составляет 2,7%. В общей статистике острых нетравматических геморрагий в субарахноидальное пространство, 8,5%-9% случаев кровоизлияний происходят по причине мальформаций. Инсультов головного мозга – 1%.
По статистике, мальформации проявляют себя по большей мере в возрасте 30-40 лет, поэтому диагностируются чаще у людей именно этой возрастной группы. Заболевание обычно протекает скрыто в течение десятков лет, чем и объясняется такая тенденция его определения далеко не в детские годы. Половой закономерности в развитии церебральных АВМ у мужского и женского пола пациентов не обнаружено.
При наличии мальформации ГМ вероятность разрыва составляет от 2% до 5% в год, с каждым последующим годом риски увеличиваются. Если кровоизлияние уже состоялось, риск его повторного рецидива существенно возрастает, вплоть до 18%.
Летальные исходы из-за внутричерепного кровоизлияния, которое часто является первым проявлением болезни (в 55%-75% случаев), случаются у 10%-25% пациентов. Смертность вследствие разрыва, согласно исследованиям, больший процент имеет у детей (23%-25%), чем у взрослых людей (10%-15%). Инвалидизация от последствий заболевания отмечается у 30%-50% больных. Примерно к 10%-20% пациентов возвращается полноценное или приближенное к норме качество жизни. Причина такой грозной тенденции заключается в поздней диагностике, несвоевременном получении квалифицированной медицинской помощи.
В какой части головы локализируются АВМ головного мозга?
Распространенная локализация артериовенозной аномалии – это супратенториальное пространство (верхние отделы мозга), проходящее над палаткой мозжечка. Чтобы было понятнее, изъяснимся проще: сосудистый дефект примерно в 85% случаев обнаруживается в больших полушариях. Преобладают поражения сосудистых звеньев теменной, лобной, затылочной, височной долей больших полушарий.
В целом, АВМ могут располагаться в любом полюсе головного мозга, причем как в поверхностных частях, так и глубинных слоях (таламусе и др.). Достоверно определить точную локализацию очага возможно только после прохождения аппаратного исследования с возможностями визуализации мягких тканей. К базовым принципам диагностики относят МРТ и метод ангиографии. Эти методы позволяют качественно оценить порядок ветвления артерий и построение вен, их соединение между собой, калибр ядра АВМ, афференты артерий, дренирующие вены.
Причины развития артериовенозного порока и симптомы
Заболевание является врожденным, поэтому анормальная закладка сосудов в определенных зонах мозга происходит в ходе внутриутробного периода. Достоверные причины развития патологии до текущего момента так и не установлены. Но, по словам специалистов, на аномальное строение сосудистой системы ГМ у плода предположительно могут способствовать негативные факторы в течение беременности:
- получение организмом матери высоких доз радиации;
- внутриутробные инфекции, передающиеся в дородовом периоде от матери к ребенку;
- хронические или острые интоксикации;
- курение и прием алкогольных напитков;
- наркотические средства, в том числе из ряда медикаментов;
- лекарственные препараты, обладающие тератогенным действием;
- хронические болезни у беременной в анамнезе (клубочковый нефрит, диабет, бронхиальная астма, пр.).
Как было сказано ранее, для заболевания характерно продолжительное «немое» течение, которое может продолжаться десятилетиями. О диагнозе либо узнают случайно в момент диагностического обследования структур головного мозга, либо уже после случившегося разрыва мальформации. В немногочисленных вариантах болезнь может давать о себе знать до того как лопнет сосуд. Тогда клиника патологии чаще проявляется такими симптомами, как:
- шум в ушах (звон, гул, шипение и т.п.);
- частые головные боли;
- судорожный синдром, который схож с эпилептическими приступами;
- неврологические симптомы (парестезии, ощущения онемения, покалывания, вялость и апатия, пр.).
Клиническая картина при разрыве АВМ подобна всем типам внутричерепных кровоизлияний:
- резкое появление сильной головной боли, быстро прогрессирующей;
- головокружение, спутанность сознания;
- обмороки, вплоть до развития комы;
- тошнота, рвота;
- выпадение чувствительности половины тела;
- нарушение зрения, слуха;
- экспрессивная афазия, дизартрия (нарушения произношения);
- быстро нарастающий неврологический дефицит.
У детей заболевание зачастую проявляется отставанием в психическом развитии, задержкой речевых функций, эпиприступами, симптомами сердечной недостаточности, когнитивными нарушениями.
Виды церебральных мальформаций венозно-артериального русла
Патологические образования принято различать по топографо-анатомическому признаку, гемодинамической активности, размерам. Первый параметр характеризует место расположения мальформации в головном мозге, отсюда происходят их названия:
- поверхностные АВМ – сосредоточены в коре больших полушарий мозга (на поверхности мозга) и прилежащих структурах белого вещества;
- глубинные АВМ – локализуются в глубине мозговых извилин, базальных ганглиях, внутри желудочков, в структурах ствола ГМ.
По гемодинамической активности выделяют мальформации:
- активные – к ним причисляют смешанного вида АВМ ГМ (самая частая разновидность, при которой обнаруживается частичная деструкция капилляров) и фистулезного типа (артерия прямо переходит в вену, капиллярная сеть полностью разрушена);
- неактивные – капиллярные (телеангиоэктазии), венозные, артериовенозные кавернозные.
Поражение также оценивается по размерам, учитывается диаметр только клубка мальформации. При диагностике размеров используют следующие наименования АВМ:
- микромальформации – менее 10 мм;
- малые – от 10 мм до 20 мм;
- средние – 20-40 мм
- большие – 40-60 мм
- гигантские – более 6 см в диаметре.
Для предупреждения тяжелой геморрагии и связанных с ней необратимых осложнений крайне важно выявить и устранить очаг в ближайшее время, до разрыва. Почему? Объяснение куда более убедительное – при разрывах слишком большой процент людей погибает (до 75% пациентов) от обширного кровоизлияния, несопоставимого с жизнью.
Необходимо понимать, что сосуды АВМ слишком подвержены прорывам, так как они серьезно истощены на почве ненормального строения и нарушенного тока крови. Одновременно с этим, крупные порочные образования сдавливают и повреждают окружающие мозговые ткани, что несет дополнительную угрозу состоятельности функций ЦНС. Поэтому, если диагноз подтвержден клинически, оттягивать с лечением ни в коем случае нельзя.
Методы лечения мальформаций сосудов головного мозга
Терапия заключается в полной резекции или полноценной облитерации сосудистого дефекта хирургическим путем. Существует 3 вида высокотехнологичных операций, которые применяются в этих целях: эндоваскулярное лечение, стереотаксическая радиохирургия, микрохирургическое вмешательство.
- Эндоваскулярная операция. Метод подходит для лечения глубоко расположенных и крупных образований. Вмешательство выполняется под рентгенологическим контролем, анестезиологическое обеспечение – наркоз общего типа. Эта малоинвазивная тактика нередко является начальным этапом лечения перед предстоящей открытой операцией.
- К патологической части головного мозга через бедренную артерию по сосудам подводят тонкую трубочку катетера.
- Через установленный проводник в область мальформации подается специальный клеевый биоматериал, похожий на монтажную пену.
- Нейрохирург пенным составом перекрывает участки поражения, то есть тромбирует аномально развитые сосуды при сохранении здоровых.
- Эмболизация позволяет «выключить» патологическое сплетение из общей системы мозгового кровообращения.
- После выполненной операции под стационарным наблюдением пациент обычно находится 1-5 суток.
- Стереотаксическая радиохирургия. Лечебная тактика хоть и относится к ангионейрохирургии, но не является травматичной. Это означает, что никаких разрезов, введения внутрисосудистых зондов вообще не будет. Подходит для лечения сосудистого порока небольших размеров (до 3,5 см) или в том случае, когда очаг расположен в неоперабельной секции мозга.
- Радиохирургия предполагает разрушение ангиом системами вида Кибер-нож или Гамма-нож.
- Аппараты работают по принципу прицеленного воздействия на аномалию радиоактивным облучением.
- Лучи испускаются с разных сторон и сходятся в одной точке только дефектной зоны, здоровые структуры не затрагиваются. В результате сосуды АВМ срастаются, очаг подавляется.
- На Кибер- или Гамма-ноже процедуры абсолютно безболезненные, во время лечения пациент находится в сознании. Аппараты, на кушетке которых нужно будет просто неподвижно лежать (от 30 минут до 1,5 часов), напоминают традиционные томографы.
- При лечении Гамма-ножом на голову надевается специальный шлем и жестко фиксируется. Чтобы пациент, которому ставят шлем, не испытывал чувства дискомфорта, делают поверхностное местное обезболивание отдельных участков головы. Операция на Кибер-ноже не требует анестезии и помещения головы в жесткую конструкцию.
- В госпитализации нет необходимости. Но возможно понадобится пройти не один сеанс радиохирургии, чтобы окончательно ликвидировать остаточные явления АВМ ГМ. Иногда процесс облитерации длится 2-4 года.
- Прямое микрохирургическое удаление. Микрохирургия при данном диагнозе – единственный метод, который дает максимально высокие шансы на радикальное излечение патологии, сведение до минимума рисков рецидива. Является «золотым стандартом» в лечении данного заболевания с поверхностной локализацией и компактными формами узла.
- Микрохирургическая операция не обходится без типичной краниотомии, обязательно выполняется экономное вскрытие черепа для проведения основных хирургических манипуляций на мозге.
- Вмешательство проходит под общей эндотрахеальной анестезией, под контролем сверхмощного интраоперационного микроскопа и ультразвукового оборудования.
- Для предотвращения кровяного сброса по питающему артериальному сосуду и вене применяется метод биполярной коагуляции, то есть осуществляется прижигание.
- Далее единым блоком через трепанационное окно производится одномоментное иссечение всего тела мальформации с минимальными кровопотерями.
- В конце операционного сеанса отверстие в черепе закрывается костным лоскутом, на кожные покровы накладывается шов.
- Выписка возможна ориентировочно через 14 суток после операции. Далее нужно продолжить послеоперационное восстановление в специализированном центре реабилитации. Продолжительность реабилитации устанавливается индивидуально.
В определенных ситуациях невозможно сразу приступить к прямой микрохирургии ввиду высоких интраоперационных рисков, особенно при АВМ больших размеров. Или же другой вариант: ангиома после стереотаксии или катетерной эмболизации лишь частично компенсирована, что крайне плохо. Поэтому иногда целесообразно обращаться к поэтапному лечению, используя последовательную комбинацию нескольких ангионейрохирургических методов.
Где лучше оперироваться и цены операции
Грамотно спланированный алгоритм лечебных действий поможет полностью удалить сосудистый конгломерат не в ущерб жизненно важным тканям. Адекватность терапии с учетом принципа индивидуальности убережет от прогрессии неврологических отклонений, возможного раннего рецидива со всеми вытекающими последствиями.
Оперировать высший орган ЦНС, который отвечает за множество функций в организме (двигательные способности, память, мышление, речь, обоняние, зрение, слух и пр.), следует доверять мирового уровня нейрохирургам. Кроме того, медучреждение должно быть снаряжено широкой базой высокотехнологичного интраоперационного оборудования передового образца.
В зарубежных странах с высокоразвитой нейрохирургией услуги стоят дорого, зато там, что называется, возвращают пациентов к жизни. Среди популярных направлений, одинаково продвинутых в хирургии головного мозга, выделяют Чехию, Израиль и Германию. В чешских клиниках цены на медицинскую помощь по поводу артериовенозных мальформаций самые низкие. Невысокая стоимость, совершенная квалификация чешских врачей-нейрохирургов сделали Чехию самым востребованным направлением. В это государство стремятся попасть не только пациенты из России и Украины, но и Германии, Израиля, других стран. И коротко о ценах.
Автор статьи

Читайте также:
- Услуги автоюриста в суде сколько стоят
- Судебная практика это закон
- Разделение властей как принцип организации и деятельности правового государства
- Заявление о присуждении компенсации за нарушение права на судопроизводство в разумный срок
- Особенности судебной системы сша и ее роль в формировании источников права

